เขียนโดย รศ.นพ.ภาวิน พัวพรพงษ์
ปัจจัยทางด้านกายภาพและชีวภาพของมารดาและทารก ได้แก่
- อายุของมารดา อายุที่มีผลต่อการเลี้ยงลูกด้วยนมแม่ ในมารดาอายุน้อยจะหยุดเลี้ยงลูกด้วยนมแม่มากกว่ามารดาที่อายุมากขึ้น1-3 ข้อมูลของอายุน้อยบางการศึกษาใช้อายุที่น้อยกว่า 20-21 ปี2,4 บางการศึกษาใช้อายุที่น้อยกว่า 26 ปี3 และบางการศึกษาใช้อายุที่น้อยกว่า 30 ปี1
- ลำดับครรภ์ ครรภ์แรกมีผลในทางลบต่อการเลี้ยงลูกด้วยนมแม่3
- วิธีการคลอด การคลอดด้วยเครื่องดูดสุญญากาศและการผ่าตัดคลอดมีผลในทางลบต่อการเลี้ยงลูกด้วยนมแม่2,5 มารดาที่ผ่าตัดคลอดต้องการการช่วยเหลือในการจัดท่าให้นมลูกมากกว่ามารดาที่คลอดทางช่องคลอด อย่างไรก็ตาม เมื่อสามารถเริ่มให้นมลูกได้แล้ววิธีการคลอดพบว่าไม่มีผลต่อระยะเวลาการเลี้ยงลูกด้วยนมแม่5-7
- หัวนมสั้นและหัวนมบอด พบว่าหัวนมของมารดาที่สั้นกว่า 7 มิลลิเมตรจะมีโอกาสในการเลี้ยงลูกด้วยนมแม่สำเร็จน้อยกว่า
- การเจ็บเต้านม การที่มารดามีอาการเจ็บเต้านมจะสัมพันธ์กับการหยุดเลี้ยงลูกด้วยนมแม่ในระยะแรก8,9 แต่สิ่งนี้ไม่ได้ส่งผลต่อการเลี้ยงลูกด้วยนมแม่ในระยะยาว10,11
- การให้ผิวของลูกสัมผัสผิวของแม่เมื่อแรกคลอด (skin-to-skin contact) มีผลดีต่อการเลี้ยงลูกด้วยนมแม่ที่ 1-4 เดือนหลังคลอดอย่างมีนัยสำคัญและเพิ่มระยะเวลาการเลี้ยงลูกด้วยนมแม่แต่ไม่มีความแตกต่างอย่างมีนัยสำคัญ12
- การเริ่มให้นมลูก มีผลลบต่อการเลี้ยงลูกด้วยนมแม่หากเริ่มให้นมลูกช้ากว่า 6 ชั่วโมงแรกหลังคลอด4
- ?การเข้าเต้า (latch on) ซึ่งเป็นกระบวนการที่จัดให้ปากทารกเข้าประกบกับเต้านม คาบหัวนมและอมลานนม การเข้าเต้าที่ดีจะส่งผลต่อการดูดและกลืนน้ำนมอย่างเป็นจังหวะได้เหมาะสม การเข้าเต้าจึงเป็นส่วนหนึ่งของเกณฑ์ต่างๆ ในการประเมินการเลี้ยงลูกด้วยนมแม่และใช้บอกความสำเร็จในการเลี้ยงลูกด้วยนมแม่13
- ประสบการณ์การเลี้ยงลูกด้วยนมแม่ ใช้ทำนายมารดาที่ความเสี่ยงในการหยุดเลี้ยงนมแม่ในระยะ 7-10 วัน14
- ทารกมีปากแหว่งเพดานโหว่ มีผลต่อการเข้าเต้าและการดูดนมของทารก ในทารกที่มีเพดาโหว่ จะมีปัญหาเรื่องการดูดนมโดยจะสร้างแรงดูดที่เพียงพอในการดูดนมไม่ได้15
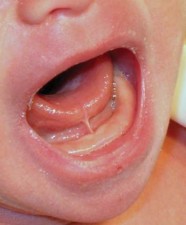
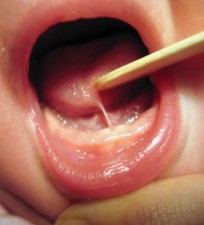
- ?ภาวะลิ้นติด ส่งผลให้เกิดการเจ็บเต้านม การเข้าเต้าไม่ดี ทารกน้ำหนักขึ้นไม่ดีและการหยุดนมแม่เร็ว มีการศึกษาพบว่าทารกที่มีภาวะลิ้นติดจะได้รับการส่งต่อเพื่อรับการรักษาด้วยสาเหตุของการเจ็บเต้านมของมารดาร้อยละ 36-8916,17 โดยเมื่อได้รับการรักษาด้วยการผ่าตัดแล้ววัดคะแนนการเจ็บเต้านมของมารดาที่ทารกมีภาวะลิ้นติดดีขึ้นราวร้อยละ 44-9516,18-20 ทารกที่มีภาวะลิ้นติดมีการเข้าเต้ายากร้อยละ 25 เทียบกับในทารกปกติพบร้อยละ 321 ?โดยเมื่อเปรียบเทียบคะแนนการเลี้ยงลูกด้วยนมแม่ (infant breastfeeding assessment tool) และคะแนนการเข้าเต้าในทารกที่มีภาวะลิ้นติดก่อนและหลังได้รับการผ่าตัดรักษาพบว่ามีความแตกต่างอย่างมีนัยสำคัญ19,20,22 ทารกที่มีภาวะลิ้นติดมีปัญหาเรื่องน้ำหนักขึ้นไม่ดีร้อยละ 1616 การผ่าตัดแก้ไขเป็นทางเลือกในรายที่มีปัญหานี้ มีรายงานทารกที่มีภาวะลิ้นติดหลังได้รับการผ่าตัดรักษามีน้ำหนักดีขึ้นร้อยละ 6519 สำหรับการหยุดนมแม่เร็ว พบความเสี่ยงในการหยุดเลี้ยงลูกด้วยนมแม่ของทารกที่มีภาวะลิ้นติดในสัปดาห์แรกเพิ่มขึ้นถึงสามเท่า23
- ทารกคลอดก่อนกำหนด ในทารกที่คลอดก่อนกำหนดจะมีปัญหาในด้านการดูดและการกลืนซึ่งส่งผลต่อการเลี้ยงลูกด้วยนมแม่24
- ทารกน้ำหนักตัวน้อย มีผลลบต่อการเลี้ยงลูกด้วยนมแม่หากทารกมีน้ำหนักตัวแรกคลอดน้อยกว่า 2500 กรัม4
- น้ำนมไม่พอ เป็นปัญหาของการหยุดเลี้ยงลูกด้วยนมแม่ โดยจากการศึกษาพบเป็นปัญหาเพียงร้อยละ 5 แต่มารดารู้สึกว่าน้ำนมไม่พอถึงร้อยละ 5025
- มารดาหรือทารกป่วย การที่มารดาหรือทารกป่วยทำให้มีโอกาสต้องแยกจากกันจึงเป็นปัญหาในการเลี้ยงลูกด้วยนมแม่26 นอกจากนี้ การที่มารดาได้รับยาในการรักษาอาจมีผลต่อปริมาณน้ำนมหรือทารกส่งผลต่อการหยุดเลี้ยงลูกด้วยนมแม่ด้วย27
- ทารกร้องกวน มีผลต่อการหยุดเลี้ยงลูกด้วยนมแม่27
หนังสืออ้างอิง
1.??????????? Zobbi VF, Calistri D, Consonni D, Nordio F, Costantini W, Mauri PA. Breastfeeding: validation of a reduced Breastfeeding Assessment Score in a group of Italian women. J Clin Nurs 2011;20:2509-18.
2.??????????? Hill PD, Johnson TS. Assessment of Breastfeeding and Infant Growth. Journal of Midwifery & Women’s Health 2007;52:571-8.
3.??????????? Narayan S, Natarajan N, Bawa KS. Maternal and neonatal factors adversely affecting breastfeeding in the perinatal period. Medical Journal Armed Forces India 2005;61:216-9.
4.??????????? Chaves RG, Lamounier JA, Cesar CC. Factors associated with duration of breastfeeding. J Pediatr (Rio J) 2007;83:241-6.
5.??????????? Scott JA, Landers MC, Hughes RM, Binns CW. Factors associated with breastfeeding at discharge and duration of breastfeeding. J Paediatr Child Health 2001;37:254-61.
6.??????????? Dennis CL. Breastfeeding initiation and duration: a 1990-2000 literature review. J Obstet Gynecol Neonatal Nurs 2002;31:12-32.
7.??????????? Cernadas JM, Noceda G, Barrera L, Martinez AM, Garsd A. Maternal and perinatal factors influencing the duration of exclusive breastfeeding during the first 6 months of life. J Hum Lact 2003;19:136-44.
8.??????????? Kvist LJ, Larsson BW, Hall-Lord ML. A grounded theory study of Swedish women’s experiences of inflammatory symptoms of the breast during breast feeding. Midwifery 2006;22:137-46.
9.??????????? Walker M. Conquering common breast-feeding problems. J Perinat Neonatal Nurs 2008;22:267-74.
10.????????? Hector D, King L, Webb K, Heywood P. Factors affecting breastfeeding practices: applying a conceptual framework. N S W Public Health Bull 2005;16:52-5.
11.????????? DiGirolamo A, Thompson N, Martorell R, Fein S, Grummer-Strawn L. Intention or experience? Predictors of continued breastfeeding. Health Educ Behav 2005;32:208-26.
12.????????? Moore ER, Anderson GC, Bergman N, Dowswell T. Early skin-to-skin contact for mothers and their healthy newborn infants. Cochrane Database Syst Rev 2012;5:CD003519.
13.????????? Hill PD, Johnson TS. Assessment of breastfeeding and infant growth. J Midwifery Womens Health 2007;52:571-8.
14.????????? Hall RT, Mercer AM, Teasley SL, et al. A breast-feeding assessment score to evaluate the risk for cessation of breast-feeding by 7 to 10 days of age. J Pediatr 2002;141:659-64.
15.????????? Arosarena OA. Cleft Lip and Palate. Otolaryngologic Clinics of North America 2007;40:27-60.
16.????????? Hong P, Lago D, Seargeant J, Pellman L, Magit AE, Pransky SM. Defining ankyloglossia: A case series of anterior and posterior tongue ties. International Journal of Pediatric Otorhinolaryngology 2010;74:1003-6.
17.????????? Ballard JL, Auer CE, Khoury JC. Ankyloglossia: assessment, incidence, and effect of frenuloplasty on the breastfeeding dyad. Pediatrics 2002;110:e63.
18.????????? Hall DM, Renfrew MJ. Tongue tie. Arch Dis Child 2005;90:1211-5.
19.????????? Gov-Ari E. Ankyloglossia: Effects of Frenulotomy on Breastfeeding Dyads. Otolaryngology – Head and Neck Surgery 2010;143:P111.
20.????????? Srinivasan A, Dobrich C, Mitnick H, Feldman P. Ankyloglossia in breastfeeding infants: the effect of frenotomy on maternal nipple pain and latch. Breastfeed Med 2006;1:216-24.
21.????????? Lalakea ML, Messner AH. Ankyloglossia: does it matter? Pediatric Clinics of North America 2003;50:381-97.
22.????????? Buryk M, Bloom D, Shope T. Efficacy of neonatal release of ankyloglossia: a randomized trial. Pediatrics 2011;128:280-8.
23.????????? Ricke LA, Baker NJ, Madlon-Kay DJ, DeFor TA. Newborn tongue-tie: prevalence and effect on breast-feeding. J Am Board Fam Pract 2005;18:1-7.
24.????????? da Costa SP, van der Schans CP, Zweens MJ, et al. The Development of Sucking Patterns in Preterm, Small-for-Gestational Age Infants. The Journal of Pediatrics 2010;157:603-9.e3.
25.????????? Hector D, King L. Interventions to encourage and support breastfeeding. N S W Public Health Bull 2005;16:56-61.
26.????????? Eglash A, Montgomery A, Wood J. Breastfeeding. Disease-a-Month 2008;54:343-411.
27.????????? Olang B, Heidarzadeh A, Strandvik B, Yngve A. Reasons given by mothers for discontinuing breastfeeding in Iran. Int Breastfeed J 2012;7:7.