เขียนโดย รศ.นายแพทย์ภาวิน พัวพรพงษ์
การตรวจพบก้อนในอุ้งเชิงกรานจากการตรวจร่างกาย? การตรวจภายในหรือการตรวจสอบจากภาพจากการเอกซเรย์? หรือคลื่นเสียงความถี่สูง? จำเป็นอย่างยิ่งที่จะต้องนึกถึงอยู่เสมอว่า? ก้อนที่พบนั้นไม่ใช่ว่าจะเป็นก้อนจากสาเหตุทางนรีเวชเสมอไป?? อาจจะเป็นก้อนจากสาเหตุของลำไส้หรือทางเดินปัสสาวะก็ได้? อย่างไรก็ตาม? ในที่นี้จะเน้น? เรื่องของสาเหตุของก้อนทางนรีเวช? และสาเหตุที่พบบ่อยๆ? โดยการวิเคราะห์หรือวินิจฉัยแยกโรคจะอาศัยกลุ่มอายุของผู้ป่วยเป็นตัวช่วยในการคิด
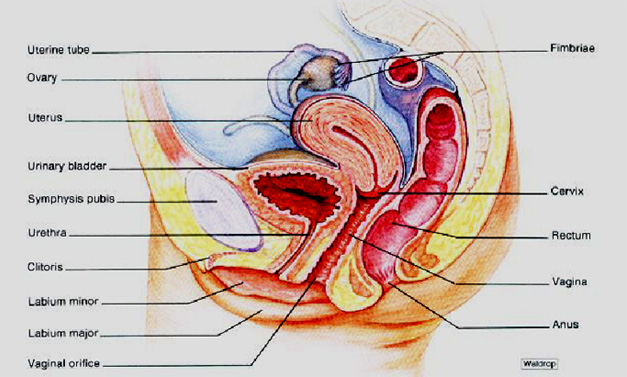
รูปแสดงอวัยวะในอุ้งเชิงกราน
วัยเด็ก
ก้อนที่พบในอุ้งเชิงกราน? พบได้น้อย? สาเหตุที่พบมักเป็นก้อนของรังไข่ซึ่งในเด็กหญิงที่อายุน้อยกว่า? 9? ปี? เนื้องอกรังไข่ที่พบเป็นเนื้อร้ายถึงร้อยละ? 801,2? ?ในวัยเด็กก้อนในอุ้งเชิงกรานขณะที่โตขึ้นอาจจะลอยขึ้นมาและคลำได้บริเวณช่องท้อง? อาการที่พบบ่อยได้แก่? ปวดท้อง? หรือปวดบริเวณที่ท้องน้อยอันเป็นอาการที่ไม่จำเพาะซึ่งต้องแยกจากอาการไส้ติ่งอักเสบ? อย่างไรก็ตาม? การตรวจทางทวารหนักจะให้ข้อมูลการตรวจได้มาก? ดังนั้นไม่ควรจะละเลย? สำหรับก้อนของรังไข่ถ้าพบมีอาการปวดอย่างเฉียบพลันมักจะเป็นจากการบิดขั้ว? ซึ่งความเสี่ยงนี้ขึ้นอยู่กับความยาวของ? Ovarian? ligament? สำหรับก้อนของอวัยวะอื่นๆ? ที่พบบ่อยในวัยนี้ในช่องท้อง? ได้แก่? Wilms? tumor? และ? neuroblastoma3????
การให้การวินิจฉัยนอกจากประวัติและการตรวจร่างกายแล้ว? การตรวจโดยใช้คลื่นเสียงความถี่สูงมีบทบาทในการให้การวินิจฉัยแยกโรค? และวางแผนการรักษาเป็นอย่างมาก? ในก้อนที่เป็นถุงน้ำลักษณะเป็น? ?Unilocular? simple? cyst ส่วนใหญ่มักเป็น? benign? การรักษา? มักใช้การตรวจติดตามโดยก้อนมักจะยุบลงไปเองใน? 3 ? 6? เดือน ?สำหรับก้อนที่มีลักษณะเป็นเนื้อตัน? เนื่องจากมีความเสี่ยงต่อการเกิด? germ? cell? tumor? สูง? จึงควรทำการผ่าตัดเพื่อให้ได้ชิ้นเนื้อมายืนยัน? อย่างไรก็ดี? ควรคำนึงถึงเรื่องการเก็บรักษารังไข่ไว้เพื่อการสร้างฮอร์โมนและการเจริญพันธุ์เสมอ? เนื่องจากอายุผู้ป่วยน้อย? หากไม่แน่ใจว่าก้อนจะเป็นเนื้อร้ายหรือไม่
วัยรุ่น
ก้อนในอุ้งเชิงกราน? จะแยกตามสาเหตุของก้อนที่พบบ่อยตามอวัยวะในอุ้งเชิงกราน ดังนี้
? ? ? ? ? 1.การตั้งครรภ์และภาวะแทรกซ้อนของการตั้งครรภ์? ควรจะต้องคำนึงถึงเสมอสำหรับก้อนในอุ้งเชิงกราน? เนื่องจากปัจจุบันการมีเพศสัมพันธ์พบในวัยรุ่นสูง? สำหรับการตั้งครรภ์นอกมดลูกก็ควรจะนึกถึงด้วยในกรณีที่มีประวัติปวดท้องน้อยและคลำได้ก้อนบริเวณปีกมดลูก? โดยเฉพาะเมื่อมีประวัติการมีเพศสัมพันธ์
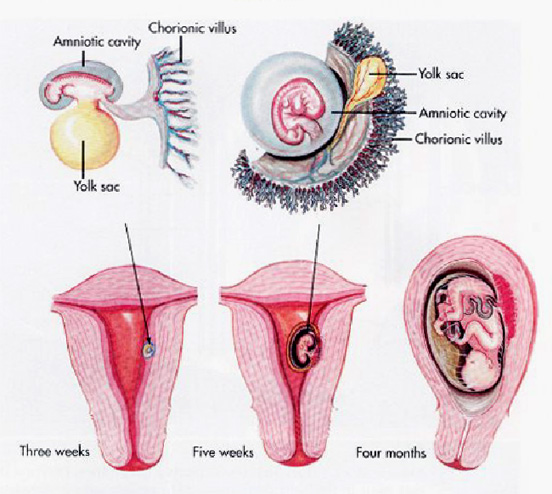
รูปแสดงมดลูกที่โตขึ้นจากการตั้งครรภ์และอาจตรวจพบเป็นก้อนในอุ้งเชิงกราน
??
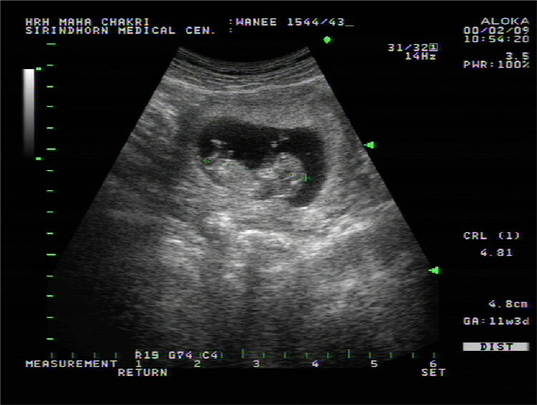
?รูปแสดงคลื่นเสียงความถี่สูงของมดลูกที่โตขึ้นจากการตั้งครรภ์พร้อมทารก
??
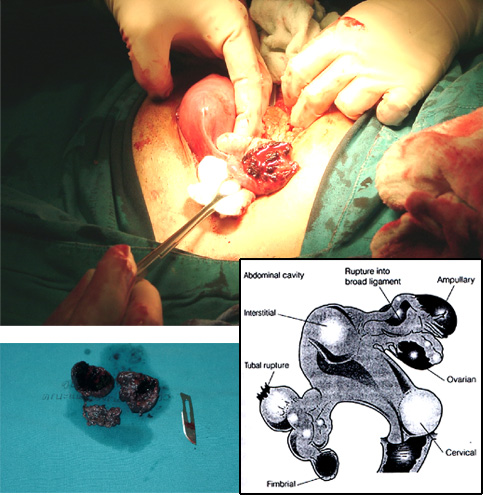
รูปแสดงก้อนที่เกิดจากการตั้งครรภ์นอกมดลูก
? ? ? ? ? 2.ก้อนของรังไข่ ?ในวัยนี้จะพบว่าก้อนของรังไข่? จะเป็นเนื้อร้ายน้อยกว่าในวัยเด็ก? และพบว่ามีสัดส่วนของ? epithelial? ovarian? tumor สูงขึ้น? อย่างไรก็ตาม? mature? cystic? teratoma? เป็นก้อนที่พบบ่อยที่สุด? โดยพบมากกว่าครึ่งหนึ่งของก้อนเนื้องอกของรังไข่ในหญิงที่อายุน้อยกว่า? 20? ปี3,4
รูปแสดง? mature? cystic? teratoma
? ? ? ? ? 3.ก้อนของมดลูก?? พบน้อย? เช่น? obstructive?? uterovaginal?? anormaly??? มักจะพบเมื่อเริ่มมีประจำเดือนหรือหลังประจำเดือนใหม่ๆ? โดยมากมักมาด้วยอาการปวดท้องน้อยตามรอบเดือน? โดยไม่มีประจำเดือนมา? และก้อนอาจจะมีการขยายขนาดและยุบลงเป็นพักๆ? ได้
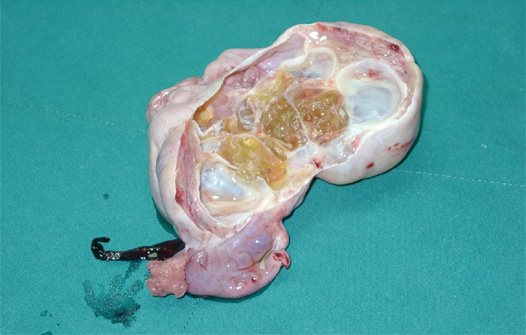
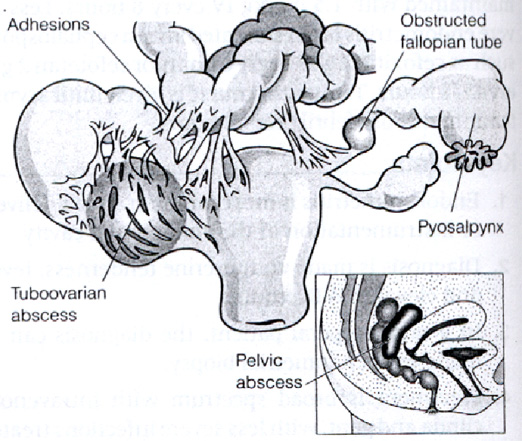
? ? ? ? ? 4.สาเหตุอื่นๆ? ในวัยรุ่นที่มีเพศสัมพันธ์แล้ว? ควรนึกถึงเรื่องของก้อนที่เกิดจากการอักเสบติดเชื้อในอุ้งเชิงกราน? (pelvic? inflammatory? disease? หรือ ?PID)?? ด้วย? เนื่องจากการมีเพศสัมพันธ์ในวัยรุ่นส่วนใหญ่ขาดการป้องกัน? จึงมีโอกาสเสี่ยงสูงต่อโรคติดต่อทางเพศสัมพันธ์
รูปแสดงก้อนที่เกิดจาก? pelvic? inflammatory? disease
? ? ? ? ? ??การวินิจฉัยสาเหตุของก้อนในวัยนี้? เริ่มจากการซักประวัติโดยละเอียด? ถามเรื่องเพศสัมพันธ์และการคุมกำเนิด? พร้อมตรวจร่างกายโดยพิจารณาการตรวจทางทวารหนักหรือตรวจภายในตามความจำเป็น? การตรวจปัสสาวะทดสอบการตั้งครรภ์ควรกระทำหากไม่สามารถแยกสาเหตุของการตั้งครรภ์และภาวะแทรกซ้อนออกไปได้?การตรวจคลื่นเสียงความถี่สูงยังมีความสำคัญและช่วยในการวางแผนการรักษาเช่นเดียวกับในวัยเด็ก? โดยพิจารณาเรื่องการสร้างฮอร์โมนและโอกาสในการเจริญพันธ์ในอนาคตร่วมด้วยเสมอ
วัยเจริญพันธุ์
สาเหตุของก้อนที่ควรคำนึงถึงในวัยนี้? ได้แก่
? ? ? ? ? 1. การตั้งครรภ์และภาวะแทรกซ้อน? ดังได้กล่าวไว้แล้ว? ซึ่งควรจะต้องนึกถึงและแยกโรคเหล่านี้ออกไปก่อนเสมอ
? ? ? ? ? ?2. ก้อนของมดลูก? สาเหตุที่พบบ่อย? คือ? leiomyoma? ประมาณว่าพบอย่างน้อย? 20%? ในหญิงวัยเจริญพันธุ์??? และพบ? 40 ? 50%? ในหญิงที่มีอายุ? 40? ปีขึ้นไป3 ??ส่วนใหญ่ของ? leiomyoma? มักมีหลายก้อน? โดยมากกว่าครึ่งไม่แสดงอาการ?? การเปลี่ยนแปลงไปเป็นมะเร็งพบน้อยกว่า? 0.5%5?? อาการของ? leiomyoma? ที่พบได้แก่
– ?เลือดประจำเดือนมามาก? (menorrhagia)
– ปวดท้องน้อย? อาจจะเป็นลักษณะ? ปวดประจำเดือน? ปวดหน่วง? หรือปวดเฉียบพลันจากการ
บิดขั้ว? (torsion)? ขาดเลือด? (infarction)? หรือ? degeneration
– อาการทางทางเดินปัสสาวะ? เช่น? ปัสสาวะบ่อย? ลำบาก? หรือมีอาการกดทับท่อไต
(มักเกิดบริเวณท่อไตด้านขวามากกว่าซ้าย)
– ท้องผูก? จากการกดทับลำไส้ใหญ่ส่วนปลาย
– ก้อนยื่นจากปากช่องคลอดในกรณี? prolapse? ของ? pedunculated? submucous? myoma
– ขาบวม? จากการที่ก้อนกดทับเส้นเลือดบริเวณขาทำให้การไหลเวียนของเส้นเลือดผิดปกติ? และ
อาจพบภาวะ? thrombophlebitis??? ได้
– ภาวะมีบุตรยากพบน้อยกว่า? 3%? ที่เป็นสาเหตุจาก? leiomyoma6?
– Polycythemia
– Ascites
? ? ? ? ? 3. ก้อนของรังไข่? ส่วนใหญ่เป็น benign?? โอกาสที่จะเป็นเนื้อร้ายในหญิงที่อายุน้อยกว่า?? 45?? ปีน้อยกว่า? 7 %3 ?functional? cyst? เป็นก้อนของรังไข่ที่พบบ่อยที่สุด? โดยในกลุ่มนี้ที่พบมากที่สุด? คือ? follicular? cyst ?รองลงมาได้แก่? corpus luteum? cyst? (ในกรณีที่เป็นถุงน้ำควรมีเส้นผ่านศูนย์กลางมากกว่า? 3? เซนติเมตร)? โดยปกติแล้วก้อน? functional? cyst? มักจะโตไม่เกิน? 8? เซนติเมตร? และมักจะหายไปเองใน? 6 ? 8? สัปดาห์
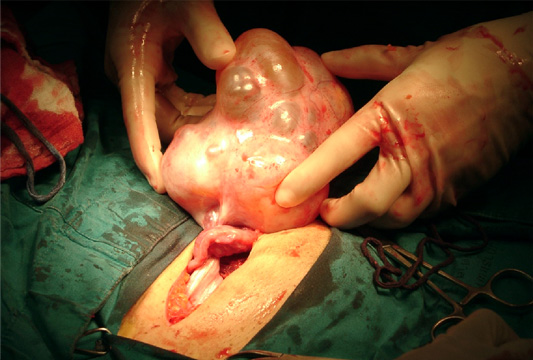
สำหรับเนื้องอกที่เป็นสาเหตุของก้อนที่รังไข่? ที่พบบ่อยยังได้แก่? mature? cystic? teratoma? ซึ่งพบว่ามีโอกาสบิดขั้วถึง? 15%? โอกาสเป็นที่รังไข่ทั้งสองขั้นถึง? 10%? และโอกาสที่จะเปลี่ยนแปลงเป็น? malignant? น้อยกว่า? 2%3?ดังนั้น? การรักษาของ? mature? cystic? teratoma? จึงมักเลือกทำ? ovarian? cystectomy? โดยพยายามเก็บรักษาเนื้อรังไข่ไว้หากทำได้? สำหรับ? epithelial? ovarian? tumor? พบเพิ่มขึ้นโดยชนิด? serous? มากกว่า ?mucinous? การวินิจฉัยคลื่นเสียงความถี่สูง? จะช่วยบ่งบอกความน่าจะเป็นของชนิดของเนื้องอกและลักษณะ? benign? และ? ?malignant? ได้
รูปแสดงก้อน mature cystic teratoma ที่มีการบิดขั้ว
? ? ? ? ?4. สาเหตุอื่นๆ? ได้แก่? ก้อนบริเวณท่อนำไข่? พบน้อย? เช่น? parovarian cyst
หมายเหตุ??? ก้อนจากสาเหตุของอวัยวะอื่นๆ? ในอุ้งเชิงกรานที่ควรคำนึงถึงเสมอ? ได้แก่? ภาวะ? full ?bladder
การวินิจฉัย? ควรเป็นที่ประวัติโดยดูลักษณะอาการ? การตรวจร่างกายที่บ่งชี้ว่าเป็นก้อนของอวัยวะใด? จากนั้นตรวจยืนยันโดยคลื่นเสียงความถี่สูง? โดยพิจารณาแยกโรค? เรื่องของการตั้งครรภ์ก่อนเสมอ? การรักษาขึ้นอยู่กับความจำเพาะของแต่ละโรค
วัยหลังหมดประจำเดือน
วัยหลังหมดประจำเดือน? ไม่ควรจะพบ? functional? cyst? ของรังไข่? ดังนั้น? ในกรณีที่ตรวจสอบพบก้อนในอุ้งเชิงกราน? ควรพิจารณาด้วยความระมัดระวัง? ความเสี่ยงของการเกิดมะเร็งของสตรีวัยหมดประจำเดือน? หรืออายุมากกว่า? 50? ปี? ที่ตรวจพบก้อนในอุ้งเชิงกรานขณะผ่าตัดสูงถึง? 50%3,7 ?สำหรับก้อนจากสาเหตุของมดลูกในวัยหลังหมดประจำเดือนพบน้อย
การวินิจฉัยส่วนใหญ่อาศัยจากประวัติ? การตรวจร่างกาย? การตรวจคลื่นเสียงความถี่สูง? ร่วมกับการตรวจ? CA 125? ซึ่งจะเป็นประโยชน์ในกรณีเฝ้าระวังและติดตามการรักษาในกรณีที่ก้อนที่ได้รับการผ่าตัดรักษาเป็นมะเร็ง? การดูแลรักษาส่วนใหญ่มักลงท้ายด้วยการผ่าตัด? หากไม่แน่ใจในความเสี่ยงของการเป็นมะเร็งของก้อนในอุ้งเชิงกราน
หนังสืออ้างอิง
- Lampkin? BC, Wong KY, Kalinyak KA, Carter D, Heckel J, Zaboy KA, et al. Solid malignancies in children? and? adolescents.? Surg? Clin? North? AM 1985; 65: 1351 ? 86.
- Norris HJ, Jensen RD.? Relative? freguency of ovarian neoplasms? in? children and adolescents.? Cencer? 1972; 30: 713 ? 9.
- Hillard PA.? Benign diseases of the female reproductive tract: symptoms and signs. In: Berek JS,? Adashi EY,? Hillard TA, eds. Novak?s gynecology.? 12th ed. Maryland: William & Wilkins,? 1996: 331 ? 97.
- Breen JL, Maxson WS. Ovarian tumors in children and adolescents. Clin? Obstet? Gynecol? 1977; 20: 607 ? 23.
- Leibsohn S, d?Ablaing G, Mishell DR Jr, Schlaerth JB. Leiomyosarcoma in a series of hysterectomies? performed for presumed uterine leiomyomas.? Am J Obstet? Gynecol?1990; 162: 968 ? 74.
- Buttram? VC, Reiter RC. Uterine leiomyomata: etiology, symptomatology, and management. Fertil Steril? 1981; 36: 433 ? 45.
- Koonings PP, Campbell K, Mishell DR Jr, Grime DA. Relative frequency of primary ovarian neoplasms: a 10 year review. Obstet? Gynecol? 1989; 74: 921 ? 6.