รศ.นพ.ภาวิน พัวพรพงษ์
ภาวะครรภ์เป็นพิษ (preeclampsia)
สาเหตุ ของภาวะครรภ์เป็นพิษยังไม่ทราบแน่ชัด แต่มีทฤษฎีที่อธิบายสาเหตุว่าน่าจะเกิดจากการทำงานที่ผิดปกติของหลอดเลือดมารดาและหลอดเลือดจากรกของทารก โดยหลอดเลือดในรกของทารกไม่สามารถสร้างการเชื่อมต่อที่ดีกับหลอดเลือดในมดลูกของมารดา ทำให้เกิดการภาวะเครียดจากการขาดออกซิเจน (oxidative stress) มีการสร้างหลอดเลือดชดเชย (angiogenesis) ขึ้นใหม่ มีการหลั่งสารที่ออกฤทธิ์ต่อเส้นเลือด ซึ่งจะส่งผลไปที่หลอดเลือดและอวัยวะอื่น ๆ ของมารดา1-3 ทำให้เกิดอาการความดันโลหิตสูง และพบภาวะแทรกซ้อนจากการทำงานที่ผิดปกติของอวัยวะที่เกี่ยวข้อง เช่น การมีโปรตีนในปัสสาวะจากการทำงานที่ผิดปกติของไต การมีตาเหลืองตัวเหลืองจากการทำงานที่ผิดปกติของตับ เป็นต้น
ปัจจัยเสี่ยง ที่พบว่ามีความสัมพันธ์กับมารดาครรภ์แรก เป็นครรภ์แฝด อายุมาก อ้วน มีประวัติเป็นภาวะครรภ์เป็นพิษในครรภ์ก่อนหรือมีประวัติในครอบครัว มีประวัติการตั้งครรภ์จากการใช้เทคโนโลยีช่วยการเจริญพันธุ์ มีโรคประจำตัวเป็นกลุ่มอาการ antiphospholipid โรคเอสแอลอี (SLE หรือ systemic lupus erythematosus) โรคไต โรคเกล็ดเลือดต่ำ (thrombophilia) โรคความดันโลหิตสูง และเบาหวานก่อนการตั้งครรภ์4-6
การวินิจฉัย จากการตรวจพบความดันโลหิต systolic เท่ากับหรือมากกว่า 140 มิลลิเมตรปรอท และ/หรือความดันโลหิต diastolic เท่ากับหรือมากกว่า 90 มิลลิเมตรปรอทจากการวัดความดันโลหิตอย่างน้อยสองครั้ง ห่างกันอย่างน้อย 4 ชั่วโมง โดยพบมีความผิดปกติของโปรตีนในปัสสาวะร่วมด้วยคือ เท่ากับหรือมากกว่า 300 มิลลิกรัมใน 24 ชั่วโมง ซึ่งพบในช่วงอายุครรภ์หลัง 20 สัปดาห์เป็นต้นไป ในกรณีที่ไม่พบความผิดปกติของโปรตีนในปัสสาวะ อาจให้การวินิจฉัยได้โดยการพบการทำงานที่ผิดปกติของระบบอวัยวะที่เกี่ยวข้อง เช่น การมีเอนไซม์ของตับเพิ่มขึ้น การมีค่าการทำงานของไตผิดปกติ การมีการบวมน้ำในปอด (pulmonary edema) การมีเกล็ดเลือดต่ำ เป็นต้น6
แนวทางการรักษา คือ การยุติการตั้งครรภ์หากอายุครรภ์สามารถจะให้การดูแลทารกได้ เนื่องจากสาเหตุของการเกิดความดันโลหิตสูงสัมพันธ์กับการตั้งครรภ์ หากยังไม่สามารถจะยุติการตั้งครรภ์ได้ แนะนำให้มารดาพัก โดยหากมีอาการรุนแรง จะมีการให้ยาเพื่อป้องกันการชักจาก eclampsia และจะมีการให้ยาลดความดันโลหิต หากมารดามีความดันโลหิตที่สูงมากที่เสี่ยงจะเกิดภาวะแทรกซ้อน
เอกสารอ้างอิง
Lisonkova S, Joseph KS. Incidence of preeclampsia: risk factors and outcomes associated with early- versus late-onset disease. Am J Obstet Gynecol 2013;209:544 e1- e12.
Myatt L, Webster RP. Vascular biology of preeclampsia. J Thromb Haemost 2009;7:375-84.
Maynard SE, Karumanchi SA. Angiogenic factors and preeclampsia. Semin Nephrol 2011;31:33-46.
Laine K, Murzakanova G, Sole KB, Pay AD, Heradstveit S, Raisanen S. Prevalence and risk of pre-eclampsia and gestational hypertension in twin pregnancies: a population-based register study. BMJ Open 2019;9:e029908.
Bartsch E, Medcalf KE, Park AL, Ray JG, High Risk of Pre-eclampsia Identification G. Clinical risk factors for pre-eclampsia determined in early pregnancy: systematic review and meta-analysis of large cohort studies. BMJ 2016;353:i1753.
ACOG Practice Bulletin No. 202: Gestational Hypertension and Preeclampsia. Obstet Gynecol 2019;133:e1-e25.
รศ.นพ.ภาวิน พัวพรพงษ์
ความดันโลหิตสูงเป็นโรคที่พบมีอุบัติการณ์สูงขึ้นในปัจจุบัน1 ,2 เนื่องจากโรคนี้มีความสัมพันธ์กับพฤติกรรมการกิน ภาวะอ้วนและโรคเมตาบอลิก (metabolic disease) อื่น ๆ ซึ่งก่อให้เกิดภาวะแทรกซ้อน ได้แก่ โรคหลอดเลือดหัวใจขาดเลือด (ischemic heart disease) โรคหลอดเลือดสมอง (stroke) และการเสียชีวิตที่สูงขึ้น สำหรับในมารดาหลังคลอดที่ให้นมลูกจะพบโรคความดันโลหิตสูง 2 กลุ่มใหญ่ ได้แก่
โรคความดันโลหิตสูงที่ถูกชักนำโดยการตั้งครรภ์ (pregnancy induced hypertension) โรคในกลุ่มนี้ ได้แก่ ภาวะครรภ์เป็นพิษ (preeclampsia) และโรคความดันโลหิตสูงจากการตั้งครรภ์ (gestational hypertension) โรคความดันโลหิตสูงเรื้อรัง (chronic hypertension)
ซึ่งรายละเอียดในแต่ละโรคจะกล่าวในตอนต่อไป
เอกสารอ้างอิง
Park S, Choi NK. Breastfeeding and Maternal Hypertension. Am J Hypertens 2018;31:615-21.
Zhang BZ, Zhang HY, Liu HH, Li HJ, Wang JS. Breastfeeding and maternal hypertension and diabetes: a population-based cross-sectional study. Breastfeed Med 2015;10:163-7.
รศ.นพ.ภาวิน พัวพรพงษ์
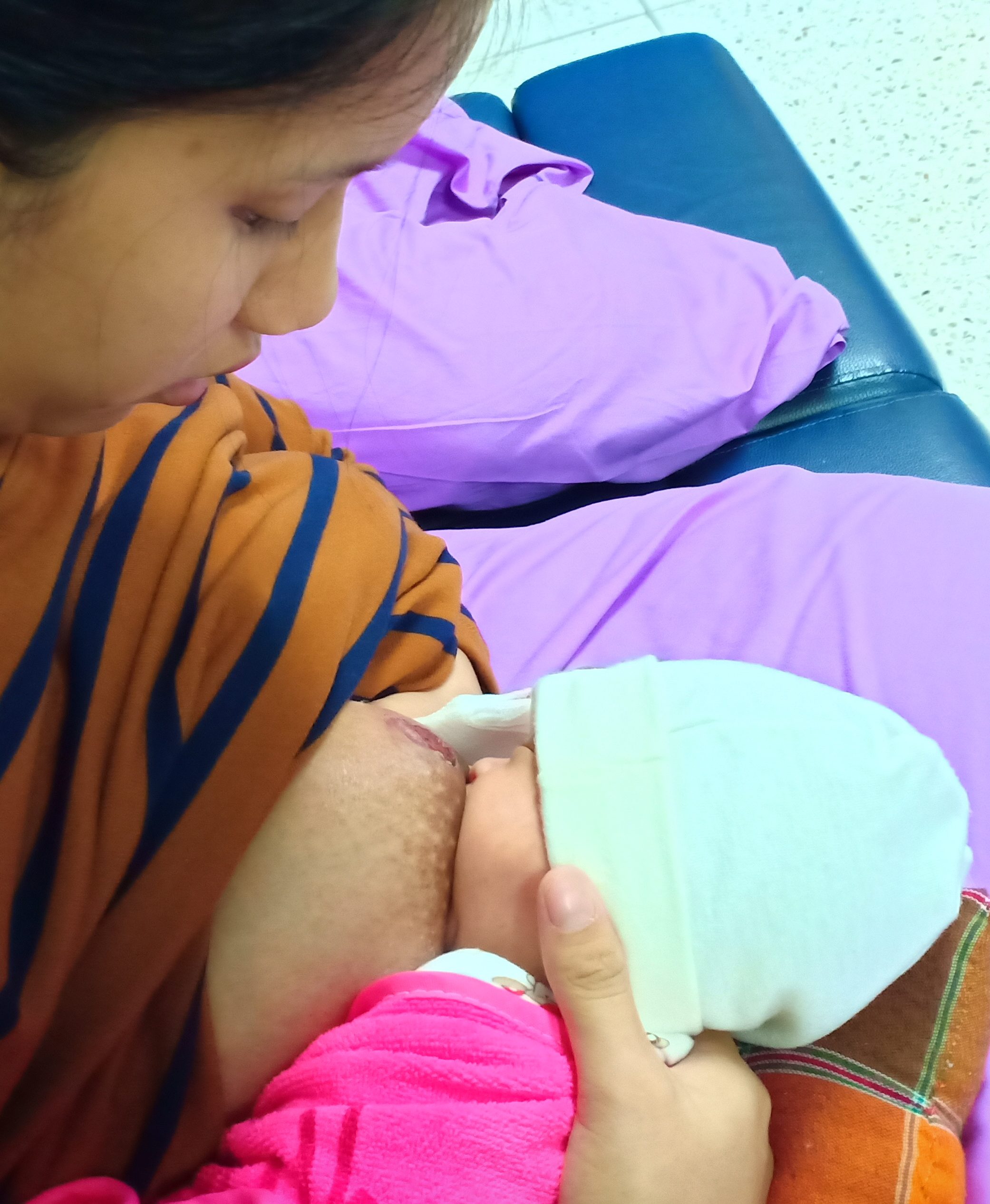
การที่ทารกคลอดก่อนกำหนด จะมีผลเสียต่อการเลี้ยงลูกด้วยนมแม่ เนื่องจากทารกที่คลอดก่อนกำหนด อาจจะยังไม่มีความพร้อมของการพัฒนาการในการดูดและกลืนนมแม่จากเต้า และอาจพบภาวะแทรกซ้อนอื่น ๆ ที่ทำให้ต้องย้ายทารกไปดูแลที่หอทารกป่วยวิกฤต (NICU) ซึ่งจะมีการงดน้ำงดอาหาร และให้น้ำเกลือ ทำให้ทารกเริ่มการเลี้ยงลูกด้วยนมแม่ได้ช้า และมีอัตราการเลี้ยงลูกด้วยนมแม่ต่ำ อย่างไรก็ตาม มีข้อสงสัยว่าทารกที่คลอดก่อนกำหนดเล็กน้อย (Late preterm) จะมีผลเสียต่อการเลี้ยงลูกด้วยนมแม่ไหม เนื่องจากการพัฒนาการของระบบกล้ามเนื้อและระบบประสาทที่เกี่ยวข้องกับการดูดกลืนของทารกเหล่านี้ จะใกล้เคียงกับทารกที่คลอดครบกำหนด และปัญหาภาวะแทรกซ้อนอื่น ๆ ก็พบได้น้อย มีการศึกษาที่ตอบข้อสงสัยนี้พบว่า ทารกที่คลอดก่อนกำหนดเล็กน้อย จะมีอัตราการเลี้ยงลูกด้วยนมแม่อย่างเดียวต่ำกว่าทารกที่คลอดกำหนด 1 ซึ่งอาจเป็นไปได้ว่าทารกที่คลอดก่อนกำหนดเล็กน้อย แม้จะมีพัฒนาการใกล้เคียงกับทารกที่คลอดครบกำหนด แต่การที่ยังอาจพบภาวะแทรกซ้อนจากการคลอดก่อนกำหนด ทำให้การเริ่มต้นการกินนมแม่จะช้า ส่งผลต่อการกระตุ้นการสร้างน้ำนมในมารดา ซึ่งหากไม่มีการให้คำปรึกษาหรือแนะนำมารดาในการเตรียมนมแม่สำหรับทารกเมื่อทารกสามารถที่จะเริ่มนมแม่ได้ ทารกก็อาจได้รับนมผงดัดแปลงสำหรับทารก ซึ่งทำให้อัตราการเลี้ยงลูกด้วยนมแม่อย่างเดียวในทารกที่คลอดก่อนกำหนดเล็กน้อยต่ำ
เอกสารอ้างอิง
Jonsdottir RB, Jonsdottir H, Skuladottir A, Thorkelsson T, Flacking R. Breastfeeding progression in late preterm infants from birth to one month. Matern Child Nutr 2020;16:e12893.
รศ.นพ.ภาวิน พัวพรพงษ์
ในมารดาที่มีการให้นมลูกจะมีการเปลี่ยนแปลงของเต้านม และมักพบการขังของน้ำนมในท่อน้ำนม ซึ่งจะคลำได้เป็นก้อน แต่ก้อนเหล่านี้ไม่ได้มีการเพิ่มความเสี่ยงในการเป็นมะเร็งเต้านม ดังนั้น การตรวจคัดกรองมะเร็งเต้านมในมารดาที่ให้นมลูก จะเพิ่มการมีผลบวกลวง ซึ่งก็คือ ตรวจพบผลตรวจคัดกรองมีความผิดปกติแต่เมื่อทำการตรวจยืนยันแล้วไม่พบว่าเป็นมะเร็ง การเพิ่มการมีผลบวกลวง จะเพิ่มความสูญเสียของค่าใช้จ่ายในการตรวจ ซึ่งต้องมีการวิเคราะห์ว่า การตรวจคัดกรองมะเร็งเต้านมในมารดาที่ให้นมลูกมีความคุ้มค่าหรือไม่ ปัจจัยสำคัญที่เป็นตัวตัดสินคือ อุบัติการณ์ของมะเร็งเต้านมในมารดาที่ให้นมลูก
อุบัติการณ์ของมะเร็งเต้านมจะขึ้นอยู่กับพันธุกรรมและปัจจัยด้านสิ่งแวดล้อม โดยจะพบอุบัติการสูงในมารดาที่อายุมาก และอ้วน มีการศึกษาในสหรัฐอเมริกาในเรื่องการคัดกรองมะเร็งเต้านมระหว่างที่มารดามีการให้นมลูก จากการศึกษานี้ แนะนำว่าควรมีการตรวจคัดกรองมะเร็งเต้านมในมารดาที่ให้นมลูก แม้ว่าจะมีการพบผลบวกลวงจากการตรวจเพิ่มขึ้น แต่น่าจะมีประโยชน์มากกว่าผลเสียจากการตรวจ1 อย่างไรก็ตาม ในประเทศไทยการตรวจคัดกรองมะเร็งเต้านมในมารดาที่ให้นมลูกควรจะมีการศึกษาเพิ่มเติม เนื่องจากบริบทและอุบัติการณ์ของมะเร็งเต้านมในมารดาที่ให้นมลูกแตกต่างกัน เพื่อวิเคราะห์ว่ามีความคุ้มค่าในการลงทุน และเสนอเป็นแนวทางในการตรวจคัดกรองหากพบว่ามีความคุ้มค่า
เอกสารอ้างอิง
Johnson HM, Lewis TC, Mitchell KB. Breast Cancer Screening During Lactation: Ensuring Optimal Surveillance for Breastfeeding Women. Obstet Gynecol 2020;135:194-8.
รศ.นพ.ภาวิน พัวพรพงษ์
แม้ว่าแพทย์จะเป็นผู้นำในการส่งเสริมและสนับสนุนการเลี้ยงลูกด้วยนมแม่ แต่เมื่อมีคำถามที่ถามว่า “แล้วแพทย์ละ ให้ลูกกินนมแม่ได้นานไหม” มีการศึกษาในตรุกีที่ตอบคำถามนี้ โดยมีการสำรวจออนไลน์ในมารดาที่เป็นแพทย์ มีผู้ตอบข้อมูลกลับทั้งสิ้น 615 ราย พบว่ามารดาที่เป็นแพทย์มีค่าเฉลี่ยของการเลี้ยงลูกด้วยนมแม่อย่างเดียว 4.8 เดือน ระยะเวลาการเลี้ยงลูกด้วยนมแม่เฉลี่ย 15.8 เดือน โดยที่มีมารดาที่เลี้ยงลูกด้วยนมแม่ถึงสองปีได้เพียงแค่ร้อยละ 17.8 สำหรับอุปสรรคที่ทำให้ต้องหยุดการเลี้ยงลูกด้วยนมแม่คือ สภาวะที่เกี่ยวข้องกับสถานที่ทำงาน พบมารดาที่เป็นแพทย์มีการอยู่เวรในช่วงเวรดึกเฉลี่ย 8.6 เดือนหลังคลอด และพบมารดาที่เป็นแพทย์ไม่สามารถลาพักหลังคลอดเพื่อให้นมลูกตามสิทธิการลาถึงร้อยละ 43.61 จากผลลัพธ์ของการที่แพทย์ตอบคำถามมา แสดงให้เห็นว่า ลักษณะของการทำงานของอาชีพแพทย์ยังคงมีส่วนที่เป็นอุปสรรคในการที่จะให้การเลี้ยงลูกด้วยนมแม่ให้ได้ตามเกณฑ์ขององค์การอนามัยโลก
เอกสารอ้างอิง
Ersen G, Kasim I, Agadayi E, Demir Alsancak A, Sengezer T, Ozkara A. Factors Affecting the Behavior and Duration of Breastfeeding Among Physician Mothers. J Hum Lact 2020:890334419892257.
เรื่องนำทาง
แหล่งความรู้ เกี่ยวกับสูติ-นรีเวช (Obstetrics-Gynecology)