?
?การติดเชื้อของอวัยวะสืบพันธุ์และอุ้งเชิงกราน
เนื่องจากพบได้บ่อยจึงจะกล่าวในรายละเอียดดังนี้
การติดเชื้อของมดลูกหลังคลอด ?(postpartum uterine infection)? พบว่ามีชื่อเรียกหลากหลายได้แก่ metritis,? endometritis,? endomyometritis,? และ endoparametritis? เนื่องจากการติดเชื้อไม่ได้อยู่เพียงแค่ในเยื่อบุโพรงมดลูก? แต่ยังมีการติดเชื้อของกล้ามเนื้อมดลูกและบริเวณข้างเคียง? จึงมักนิยมใช้คำว่า ?metritis with pelvic cellulitis?? ปัจจัยเสี่ยงที่สำคัญที่สุดในการเกิดภาวะนี้พบว่าได้แก่? ?วิธีการคลอดบุตร (route of delivery)?? ซึ่งพบว่าการผ่าตัดคลอดจะมีความเสี่ยงสูง
กลไกการเกิดการติดเชื้อของมดลูกหลังคลอด? ได้แก่ มีการปนเปื้อนของเชื้อแบคทีเรียเข้าไปในมดลูก? โดยมีปัจจัยเสี่ยงคือ? การตรวจภายในบ่อยครั้ง? การตรวจติดตามทารกในครรภ์โดยเครื่องตรวจอิเล็กโทรนิคส์ในโพรงมดลูก? การคลอดที่เนินนาน? และการผ่าตัดคลอด? ปัจจัยส่งเสริมได้แก่? บาดแผลจากการผ่าตัด? สารแปลกปลอม (foreign body)? เนื้อเยื่อที่มีเลือดไปเลี้ยงน้อย? และการสะสมของเลือดและน้ำเหลืองในบริเวณที่ผ่าตัด? ทำให้เกิดการแบ่งและเพิ่มจำนวนของแบคทีเรียเข้าไปในเนื้อเยื่อและเกิดการติดเชื้อ เชื้อที่พบในบริเวณนี้? แสดงดังตารางที่ 3
ตารางที่ 3? แสดงแบคทีเรียที่พบบ่อยว่าเป็นสาเหตุของการติดเชื้อของอวัยวะสืบพันธุ์
อาการและอาการแสดงของการติดเชื้อของมดลูกหลังคลอด? ได้แก่? มีไข้สูง? กดเจ็บบริเวณมดลูก? น้ำคาวปลามีกลิ่นเหม็น? อย่างไรก็ตามก็พบว่า บางครั้งการติดเชื้อโดย b-hemolytic streptococci? มีน้ำคาวปลาปริมาณเล็กน้อยและไม่มีกลิ่นได้?? พบว่ามีคำกล่าวว่า ?ไข้หลังคลอดหลังจากตรวจสอบสาเหตุอื่นๆ แล้วไม่พบ? เป็นลักษณะสำคัญในการให้การวินิจฉัยการติดเชื้อของมดลูกหลังคลอด ?
สำหรับการรักษา? ส่วนใหญ่นิยมให้ยาปฏิชีวนะที่ครอบคลุมเชื้อกว้างเข้าเส้นเลือดดำ? โดยครอบคลุมเชื้อที่พบบ่อยในตารางที่ 3 และมักนิยมให้ยาหลายตัว สูตรยาที่ใช้ตัวอย่างได้แก่
– Ampicillin + Gentamicin
– Clindmycin + Gentamicin
– Ampicillin + Gentamicin + Metronidazole
การใช้ยาปฏิชีวนะในสองสูตรแรกเป็นระยะเวลานาน? จะสามารถทำให้เกิดภาวะ pseudomem-??? branous? colitis? ซึ่งเกิดจากเชื้อ Clostidium difficile ได้? ซึ่งถ้ามีอาการรุนแรงอาจมีอันตรายถึงชีวิต? การรักษาภาวะนี้จำเป็นต้องใช้ vancomycin? หรือ metronidazole? ร่วมกับการรักษาพยุงอาการอื่นๆ
การตอบสนองต่อการรักษาหลังให้การรักษาการติดเชื้อของมดลูกหลังคลอดโดยปกติจะแสดงผลใน 48-72 ชั่วโมง? หลังจากไข้ลง 24 ชั่วโมงสามารถเปลี่ยนยาปฏิชีวนะเป็นยากินได้? และให้ต่อเนื่องไปจนครบ 7-10 วัน
การติดเชื้อของแผลผ่าตัดคลอด? อุบัติการเฉลี่ยประมาณร้อยละ 6? ในกรณีที่ใช้ยาปฏิชีวนะเพื่อป้องกัน? อุบัติการจะลดเหลือร้อยละ 2 หรือน้อยกว่า? ปัจจัยเสี่ยงของการเกิดภาวะนี้คือ? ความอ้วน? เบาหวาน? การได้รับยากดภูมิคุ้มกัน? ภาวะซีด? การดูแลเรื่องความสะอาดปราศจากเชื้อระหว่างการผ่าตัดและเทคนิคการหยุดเลือดที่ไม่ดีรวมทั้งการเกิด hematoma??? การรักษาโดยให้ยาปฏิชีวนะ? สำหรับกรณีที่เป็นหนอง? จะต้องเปิดทางระบายหนองด้วย
การเกิดปีกมดลูกอักเสบและเยื่อบุช่องท้องอักเสบ?? ส่วนใหญ่เป็นจากการอักเสบจากตัวมดลูกลุกลามไปที่ท่อนำไข่? รังไข่? และเกิดเป็นหนอง? ซึ่งเมื่อแตกออกจะเกิดเยื่อบุช่องท้องอักเสบไปทั่วๆ ท้อง? ในกรณีที่เกิดการอักเสบเป็นก้อนแข็งบริเวณ? parametrium? ใต้ broad ligament จะเรียกเป็น ?parametrium phlegmon?? การรักษาภาวะเหล่านี้จะใช้ยาปฏิชีวนะชนิดฉีด? สำหรับกรณีที่มีการสะสมของหนองหรือเนื้อตายมาก? การผ่าตัดอาจจำเป็น
การติดเชื้อของหลอดเลือดดำอักเสบในอุ้งเชิงกราน(septic pelvic thrombophlebitis)? กลไกการเกิดมักจะเกิดจากการติดเชื้อบริเวณมดลูก? โดยเฉพาะบริเวณที่เป็นที่เกาะของรก? ซึ่งอยู่บริเวณ fundus? เมื่อติดเชื้อจะมีการอักเสบของเส้นเลือดในบริเวณกล้ามเนื้อมดลูก? จากนั้น จะลุกลามเข้าไปใน ovarian vien? ซึ่งข้างขวาจะเทเข้า infevior vena cava? ข้างซ้ายจะเทเข้า renal vein? สำหรับอาการที่ตรวจพบที่สำคัญ คือ อาการปวดบริเวณที่มีการอักเสบโดยปกติมักจะเป็นในวันที่สองหรือสามหลังคลอด? โดยอาจจะมีไข้หรือไม่มีก็ได้? ลักษณะอาการปวดมักจะปวดบริเวณท้องน้อยด้านล่างและปวดบริเวณสีข้าง (flank) อย่างใดอย่างหนึ่ง? หรือทั้งสองอย่างร่วมกัน? การให้การวินิจฉัยมักจะสังเกตอาการไข้ซึ่งไม่พบสาเหตุภายนอกอื่นๆ ร่วมกับอาจจะมีการตรวจพบก้อนบริเวณ parametrium? กดเจ็บตามเส้นเลือดที่มีการอักเสบ? การตรวจ CT หรือ MRI อาจช่วยยืนยันการวินิจฉัย? สมัยก่อนมีการใช้ heparin challenge test ช่วยในการวินิจฉัย คือ ถ้าให้ heparin แล้วไข้ลงก็ให้การวินิจฉัยภาวะนี้?? ในปัจจุบันการรักษาการติดเชื้อของหลอดเลือดดำอักเสบในอุ้งเชิงกรานที่สำคัญ คือ การให้ยาปฏิชีวนะ? ส่วนการให้ heparin ร่วมด้วยเชื่อว่าอาจทำให้ไข้ลดลงช้าลง
การติดเชื้อของแผลบริเวณฝีเย็บ?? พบไม่บ่อยในการคลอดปกติทางช่องคลอด? อุบัติการร้อยละ 0.3-0.5? การติดเชื้อของแผลบริเวณฝีเย็บจะพบลักษณะแผลบวมแดง? บริเวณขอบแผลอาจพบเนื้อตายและมีน้ำเหลือง? น้ำเหลืองปนเลือด หรือหนองออกมาจากบาดแผล?? จากนั้นการแตกแยกของแผลตามมา? อาการที่ตรวจพบได้แก่ ปวดบริเวณแผลฝีเย็บ? ปัสสาวะจะแสบขัด (อาจพบร่วมกับ urinary retention)? มีหนองบริเวณบาดแผล และมีไข้? ปัจจัยที่ช่วยส่งเสริมการเกิดการติดเชื้อ คือภาวะแข็งตัวของเลือดผิดปกติ? การสูบบุหรี่? และการติดเชื้อ? human papillomavirus
สำหรับการรักษาการติดเชื้อของแผลบริเวณฝีเย็บ? ดั้งเดิมจะแนะนำในการรักษาแผลผีเย็บแยกจากการติดเชื้อโดยการรอให้แผลหายเอง? 3-4? เดือน? ถ้าไม่หายจึงพิจารณาการตกแต่งซ่อมแซม? ปัจจุบันมีการรักษาโดยการตกแต่งซ่อมแซมแผลบริเวณฝีเย็บเร็วขึ้น (early repair)? โดยเฉลี่ยพิจารณาทำในวันที่ 6 หลังรักษา? เมื่อสังเกตว่าแผลเริ่มมี granulation tissue ดีและไม่มีลักษณะการติดเชื้อแล้ว?? โดยเตรียมตัวก่อนการเย็บตกแต่งซ่อมแซมดังนี้
- ให้ยาปฏิชีวนะทางหลอดเลือดดำ
- เปิดปากแผลตลอดแนวและตัดดึงไหมที่เย็บเดิมออก
- การดูแลแผล? โดยตัดเนื้อตายออกให้หมดแล้วล้างแผลวันละ 2 ครั้งด้วย betadine ร่วมกับนั่งแช่ก้นวันละ 3-4 ครั้ง
- สวนอุจจาระคืนก่อนวันผ่าตัด
- งดน้ำและอาหารหลังเที่ยงคืน
ในการเย็บตกแต่งซ่อมแซมจะทำในห้องผ่าตัดและให้ยาระงับความรู้สึกให้เพียงพอ? การเย็บนิยมเย็บเป็น interrupted? และเย็บเว้นระยะระหว่างเข็มห่าง
การดูแลหลังการผ่าตัด? แนะนำปฏิบัติดังนี้
- ให้รับประทานอาหารที่มีกากน้อย
- แช่ก้นวันละ 3-4 ครั้ง
- ส่องไฟบริเวณฝีเย็บ (heat lamp)
การติดเชื้อของแผลในช่องคลอดและปากมดลูก?? แผลในช่องคลอดอาจจะเกิดการติดเชื้อโดยตรงหรือลุกลามมาจากฝีเย็บ? ซึ่งจะพบลักษณะบวมแดงและมีเนื้อตาย? เมื่อเป็นมากอาจลุกลามเข้าทางเดินน้ำเหลืองและเกิดการอักเสบ (lymphangitis)? ใน parametrium ได้? สำหรับการติดเชื้อในบริเวณปากมดลูก? เกิดได้บ่อยกว่า? เนื่องจากในการคลอดมักมีการฉีกขาดของปากมดลูกเสมอและในบริเวณปากมดลูก? ยังพบเป็นแหล่งที่หลบซ่อนของเชื้อโรค? ในกรณีที่มีการฉีกขาดของแผลบริเวณปากมดลูกเข้าไปลึก? อาจลุกลามเข้าเกิดการอักเสบของทางเดินน้ำเหลืองบริเวณ? parametrium และ broaad ligament ได้? การรักษาทั้งสองภาวะนี้ที่สำคัญคือการให้ยาปฏิชีวนะที่ครอบคลุมเชื้อ
Necrotizing fasciitis? ?พบได้น้อย? แต่เป็นภาวะแทรกซ้อนที่รุนแรงมากและมีโอกาสเกิดการเสียชีวิตสูง? ปัจจัยเสี่ยงได้แก่? เบาหวาน? ความอ้วน? ความดันโลหิตสูง? อายุที่มากกว่า 50 ปี?? การขาดสารอาหาร? การเป็นโรคหลอดเลือดส่วนปลาย (peripheral vascular disease)? มะเร็ง? ตับแข็ง? และการใช้ยาเสพติดชนิดฉีดเข้าเส้น? สาเหตุของการเกิดโรคนี้เกิดจากการติดเชื้อ b-hemolytic streptococci? เดี่ยวๆ หรือที่พบบ่อยกว่าคือ จากเชื้อหลายตัว (polymicrobial)? การให้การรักษาที่สำคัญคือ ? การตัดเนื้อตายออกให้เพียงพอ (extensive surgical debridement) ?? และการให้ยาปฏิชีวนะที่ครอบคลุมเชื้อกว้าง
Toxic shock syndrome? พบน้อยหลังคลอดแต่เป็นภาวะแทรกซ้อนที่มีโอกาสทำให้เกิดการเสียชีวิตได้ถึง 10-15%? มักเกิดในสตรีอายุน้อยที่นิยมใช้ผ้าอนามัยแบบสอด? ซึ่งพบมีเชื้อที่เป็นสาเหตุคือ Staphylococcus aureus? เกาะกลุ่ม colonization อยู่ในช่องคลอดถึงร้อยละ 10 ทำให้เป็นสาเหตุของการเกิดติดเชื้อในระยะหลังคลอด?? นอกจากนี้การลืมผ้าหรือสำลีซับเลือดไว้ในช่องคลอดก็เป็นปัจจัยส่งเสริมการเกิดภาวะนี้? การเกิดภาวะนี้เป็นการเกิดความผิดปกติของหลายอวัยวะ? จากการบาดเจ็บของ capillary endothelial จาก? staphylococcal exotoxin? ซึ่งมีชื่อเรียก? toxic shock syndrome toxin-1 (เดิมมีชื่อเรียก enterotoxin F และ pyogenic exotoxin C)? อาการที่ตรวจพบ ได้แก่? มีไข้? ปวดศรีษะ? สับสน? เป็นผื่นแดง? บวม? คลื่นไส้อาเจียน? ถ่ายเป็นน้ำ? ช็อค? และมีภาวะ disseminated intravascular coagulation? การรักษาภาวะนี้? ต้องรักษาแบบพยุงอาการ (supportive treatment)? ร่วมกับให้ยาปฏิชีวนะที่ครอบคลุมเชื้อ
ความผิดปกติอื่นๆ ระยะหลังคลอด
มดลูกเข้าอู่ช้า (subinvolution)? มักจะพบร่วมกับการมีน้ำคาวปลานานและมากผิดปกติ? สาเหตุส่วนใหญ่เกิดจากการตกค้างของเศษของรกในโพรงมดลูก? และการติดเชื้อ? การรักษาในกรณีที่มีการตกเลือดร่วมด้วยจะให้ยากระตุ้นการหดรัดตัวของมดลูกอันได้แก่? methylergonovine? ถ้าการตกเลือดเกิดมากอาจจะต้องขูดมดลูกร่วมด้วย? สำหรับการติดเชื้อรักษาโดยใช้ยาปฏิชีวนะที่ครอบคลุมเชื้อ
การหย่อนตัวของอวัยวะในอุ้งเชิงกราน (pelvic relaxation)? การเกิดการบาดเจ็บและฉีกขาดมากของบริเวณผีเย็บระหว่างการคลอด? อาจจะมีผลทำให้เกิดการหย่อนตัวของอวัยวะในอุ้งเชิงกรานได้? ฉะนั้น การป้องกันไม่ให้เกิดการคลอดที่ลำบากเนิ่นนาน? ซ่อมแซมฝีเย็บอย่างถูกวิธีร่วมกับการบริหารหลังคลอดจะป้องกันการเกิดภาวะแทรกซ้อนนี้ได้
Galactocele? เกิดจากการอุดตันของท่อน้ำนม? ทำให้เกิดสะสมของน้ำนมในเต้านม? อาจคลำได้เป็นก้อนถ้ามีการสะสมมากจะมี? fluctuation การรักษาโดยปกติจะหายเอง? ถ้าไม่หายใช้การเจาะดูดออก (aspiration)
การมีเต้านมจำนวนมากกว่าปกติ (supernumerary breast)? พบร้อยละ 0.3-0.5? เต้านมที่พบเกินจากปกตินี้อาจพบมีขนาดเล็กมากจนคล้ายกับไฝ? ในกรณีที่ไม่มีหัวนม (nipple)? อาจคล้าย? lipoma? ซึ่งจะเรียงตัวอยู่ในแนว? milk line? ปกติพบอยู่ใต้เต้านมปกติบ่อยกว่าและมักเป็นคู่? ไม่เป็นอันตราย? แต่อาจเจ็บคัดได้? การรักษาเพียงแค่รักษาตามอาการ? แต่ถ้ามีอาการมากพิจารณาตัดออก
หัวนมบอด (inverted nipple)? โดยปกติจะแนะนำและให้การรักษาในระหว่างฝากครรภ์? โดยใช้การจับและดึงบริเวณหัวนมโดยใช้นิ้วหัวแม่มือและนิ้วชี้บ่อยๆ? ถ้าพบในระยะคลอดการแก้ไขโดยใช้เครื่องปั๊มน้ำนมไฟฟ้า (electrical pump)? เพื่อให้นมแก่ทารก
หัวนมแตก (nipple fissures)? ส่วนใหญ่เกิดจากการให้นมทารกในลักษณะที่ไม่เหมาะสมทารกจึงขบและกัดบริเวณหัวนม? ทำให้เกิดการแตก? การรักษาเพียงป้องกันการแตกของหัวนมเพิ่มและป้องกันการเกิดการอักเสบของเต้านม? อาจใช้ที่ป้องกันหัวนม (nipple shield)? เช่น? ประทุมแก้ว? ร่วมกับการทาครีมรักษาด้วย? ในการให้นมแก่ทารกสามารถให้ได้ในเต้านมข้างที่ปกติ?? สำหรับข้างที่มีหัวนมแตกอาศัยการปั๊มน้ำนมออกโดยวิธีที่เหมาะสม
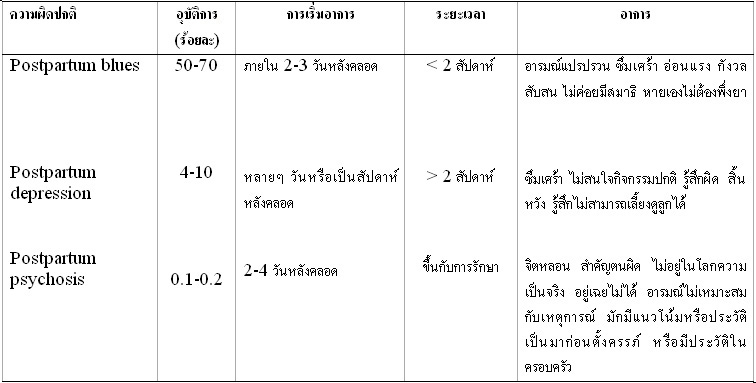
ภาวะซึมเศร้าหลังคลอด? อาจแบ่งตามความรุนแรงและระยะที่เกิดได้เป็น 3 ชนิด ได้แก่? postpartum blues,? postpartum depression,? postpartum psychosis? รายละเอียดของความผิดปกติดังตารางที่ 4
คลิกตารางเพื่อดูภาพใหญ่
Obstetrical paralysis? เกิดจากการกดทับบริเวณเส้นประสาทซึ่งพบในการจัดท่าระหว่างการคลอดและการผ่าตัดคลอด?? อาการจะพบอาการชาและอ่อนแรงของกล้ามเนื้อขึ้นอยู่กับการกดทับเส้นประสาทเส้นใด? ตัวอย่างเช่น? มีอาการอ่อนแรงของการ dorsiflexion? ของข้อเท้า? และ extension? ของนิ้วเท้า? เกิด footdrop? จากการกดทับเส้นประสาท? external popiteal nerve?? นอกจากนี้เส้นประสาทอื่นๆ ก็สามารถเกิดอันตรายได้? ได้แก่? femoral,? obturator? และ? sciatic nerve? แต่พบบ่อยน้อยกว่า
การแยกของกระดูกหัวเน่าหรือข้อต่อกระดูก sacroiliac? ซึ่งเกิดในระยะคลอดพบไม่บ่อย? แต่ทำให้เกิดการปวด? เดินและเคลื่อนไหวลำบาก? การรักษาโดยการพักและให้ยาบรรเทาอาการปวด
หนังสืออ้างอิง
- Cunningham FG, Macdonald PC, Gant NF, Leveno KJ, Gilstrap III LC, Hankin GDV, et al. Williams obstetrics. 20th ed.Stamford : Appleton & Lange, 1997 : 547-67.
- ชัยรัตน์? คุณาวิกติกุล. ระยะหลังคลอด. ใน: ธีระ? ทองสง, ชเนนทร์? วนาภิรักษ์. บรรณาธิการ.? สูติศาสตร์ ฉบับเรียบเรียงครั้งที่ 4. กรุงเทพมหานคร : พี.บี. ฟอเรน บุ๊คส์?? เซนเตอร์, 2541 : 169-78.
- Cunningham FG, Macdonald PC, Gant NF, Leveno KJ, Gilstrap III LC, Hankin GDV, et al. Williams obstetrics. 20th ed.Stamford : Appleton & Lange, 1997 : 533-46.
- Callahan TL, Caughey AB, Heffner LJ, Chen A, Feinberg BB. Blueprints in obstetrics and gynecology.Massachusetts. Blackwell Science, 1998 : 76-80.
- Sakala EP. Obstetrics and gynecology.?Maryland: William & Wikins, 1997 : 187-209.
- Miller AWF, Hanretty KP, Callander R, Ramsden I. Obstetrics illustrated.New York: Churchill Livingstone, 1997 :333-51.
บทความโดย รศ.นายแพทย์ภาวิน พัวพรพงษ์