Bacterial vaginosis เป็นหนึ่งในอาการที่พบบ่อยที่สุดที่สัมพันธ์กับตกขาวที่ผิดปกติ 1???? bacterial vaginosis? เป็นกลุ่มอาการที่เกิดจากเชื้อโรคหลายชนิดอันเป็นผลจากการที่ lactobacilli? ในช่องคลอดถูกแทนที่โดยแบคทีเรียชนิด anaerobic และ? mycoplasma????????? เชื้อแบคทีเรียที่พบบ่อย ???ได้แก่ ???Gardnerella vaginalis, Mobiluncus, Bacteroides spp. และ Mycoplasma hominis2
อุบัติการและความสำคัญ
? ? ? ? ? ความชุกของ bacterial vaginosis สามารถประมาณการได้ยาก??? ด้วยสตรีเกือบครึ่งหนึ่งไม่มีอาการที่จะบ่งชี้ให้สตรีนั้นมาตรวจกับแพทย์???? ความชุกจากการศึกษาข้อมูลตามโรงพยาบาลในคลินิกต่างๆ มีรายงานตั้งแต่ร้อยละ 4.9 ?36 3-10??? ?ความชุกจะสูงในคลินิกเฉพาะโรคสตรีและคลินิกทำแท้งมากกว่าคลินิกฝากครรภ์หรือคลินิกทั่วไป ซึ่งจะเห็นว่าทั้งสองคลินิกแรกมีความเสี่ยงต่อการเกิดโรคติดต่อทางเพศสัมพันธ์?????? ?ความชุกในชุมชน bacterial vaginosis ใน? Uganda? พบว่ามีความชุกมากกว่าร้อยละ 507-11??????? ซึ่ง ความแตกต่างของความชุกสะท้อนถึงวิธีในการวินิจฉัย ความชุกต่ำจะตรวจพบในกรณีที่ใช้เพียงการตรวจพบ clue cell เป็นการวินิจฉัย? วิธีนี้จะมีความไว (sensitivity) ต่ำ4?????? ในรายงานเกือบทั้งหมดจะพบมีความชุกของ bacterial vaginosis มากกว่าร้อยละ 10???? แสดงว่าถึงแม้ยังมีการติดเชื้อที่ไม่สามารถได้รับการวินิจฉัยอยู่มากโดยจากผู้ป่วยไม่ได้มารับการปรึกษาและรักษาในคลินิกในโรงพยาบาล? ตัวเลขของ bacterial vaginosis ก็ยังพบค่อนข้างสูง
สาเหตุ
การสูญเสีย? lactobacilli? ในช่องคลอดเป็นสิ่งสำคัญในการเปิดโอกาสให้เกิด bacterial vaginosis จากการศึกษา cohort? โดยการติดตามสตรี 182 รายที่คลินิกเฉพาะโรคของสตรีในสหรัฐอเมริกาพบว่า การเกิด bacterial vaginosis มีความสัมพันธ์แบบอิสระกับการขาด H2O2 ? producing lactobacilli??????? ความสัมพันธ์นี้ไม่พบในการเกิด? candidiasis? และ trichomoniasis12? ????การวิเคราะห์ในรายละเอียดพบว่า H2O2 ? producing lactobacilli? สามารถจะทำให้ช่องคลอดมีลักษณะเป็นกรดตามปกติได้หลังมีเพศสัมพันธ์และมีการหลั่งน้ำอสุจิ13??? ระหว่างการเกิด bacterial vaginosis จะมีการขาดภาวะความเป็นกรดในช่องคลอด คือ PH > 4.5? ซึ่งสัมพันธ์กับการขาด lactobacilli? ดังนั้นคำถามที่ยังคงมีอยู่ในใจคือ อะไรทำให้ lactobacilli? หายไป
? ? ? ? ? การพัฒนาการเกิด bacterial vaginosis อาจจะเป็นจากการเปลี่ยนแปลงของฮอร์โมน??? ????โดยการศึกษาในยุคหลัง ๆ พบ bacterial vaginosis ???เกิดหลังจากการเกิดประจำเดือนเมื่อมีระดับ estradiol สูงขึ้น14,15???????? จากการศึกษาในหนูพบว่าการเพิ่ม estradiol? ซึ่งเป็นลักษณะของการตั้งครรภ์จะสัมพันธ์กับการเพิ่ม colony ของ mycoplasma? ในช่องคลอด16
? ? ? ? ? ?เมื่อมีการติดเชื้อในช่องคลอดเกิดขึ้น อาจจะมีความสัมพันธ์ลักษณะ synergistic? ของเชื้อที่สัมพันธ์กันได้ จากการศึกษาสตรี 633? รายในคลินิกเฉพาะโรคสตรี เมื่อดูการปรับตัวของการเกิดและการหายของ bacterial vaginosis แล้ว พบว่า สตรีที่มี Mobiluncus ?มักจะพบร่วมกับ Gardnerella vaginalis และ Mycoplasma hominis ดังนั้นคำถามเกี่ยวกับเชื้อเหล่านี้ในการทำให้เกิดกลุ่มอาการหรือภาวะแทรกซ้อนต่าง ๆ ยังมีอยู่
ปัจจัยเสี่ยง
1.การสูบบุหรี่ มีความสัมพันธ์กับ bacterial vaginosis และโรคติดต่อทางเพศสัมพันธ์17,18? ???จากการศึกษาในคลินิกฝากครรภ์ในอังกฤษและสวีเดนพบมีความเสี่ยง (attributable risk)? ต่อ bacterial vaginosis ของประชากรร้อยละ 8.5? สำหรับผู้ที่สูบบุหรี่เทียบกับไม่สูบหรือหยุดสูบแล้ว17?? ผลนี้แสดงถึงการสูบบุหรี่อาจส่งผลโดยการกดภูมิคุ้มกัน นอกจากนี้ยังแสดงถึงการดูแลสุขภาพและพฤติกรรมทางเพศที่ไม่ดีด้วย โดยคนที่สูบบุหรี่จะมีคู่เพศสัมพันธ์มากกว่าคนที่ไม่สูบบุหรี่ ถึง 5 คน19
2.เชื้อชาติ? ในอเมริกา คนผิวดำจะมีความชุกของ bacterial vaginosis สูง??? และจะพบมีโรคติดต่อทางเพศสัมพันธ์สูงกว่าคนขาว17,20-22??? การสวนล้างช่องคลอดพบในชาวแอฟริกันในอเมริกามากกว่าชาวแอฟริกันใน? คาริเบียน23?? การสวนล้างช่องคลอดสัมพันธ์อย่างอิสระกับ bacterial vaginosis12?? อย่างไรก็ตามจากการศึกษาต่อมา หลังจากมีการปรับตัวแปรเรื่องของการสวนล้างช่องคลอดออกแล้ว ไม่พบว่าคนผิวดำมีความสัมพันธ์อย่างมีนัยสำคัญกับ bacterial vaginosis24 แม้ว่าจะเป็นจากเพียงหนึ่งการศึกษาก็แสดงว่า ความแตกต่างของความชุกของ bacterial vaginosis อาจจะเป็นเนื่องจากขนบธรรมเนียมวัฒนธรรมมากกว่าด้านพันธุกรรมและเศรษฐานะ
3.การคุมกำเนิด มีการศึกษาพบว่า การใช้ห่วงอนามัยมีการเกิด bacterial vaginosis มากกว่าอย่างมีนัยสำคัญเทียบกับคนที่ใช้ยาคุมกำเนิดหรือใช้การคุมกำเนิดโดยวิธีใช้สิ่งขวางกั้น ???แต่อย่างไรก็ตาม กลับไม่พบความสัมพันธ์เหล่านี้ในผู้ใช้ห่วงอนามัยเทียบกับผู้ที่ไม่ได้คุมกำเนิด25 ????ดังนั้นการสรุปความสัมพันธ์ระหว่างการใช้ห่วงอนามัยกับ bacterial vaginosis ปัจจุบันจึงยังไม่ชัดเจน
4. กิจกรรมทางเพศ? ประเด็นสำคัญในเรื่อง bacterial vaginosis คือ bacterial vaginosis เป็นโรคติดต่อทางเพศสัมพันธ์หรือไม่???? เมื่อเปรียบเทียบ bacterial vaginosis กับโรคติดต่อทางเพศสัมพันธ์(sexual transmitted disease,STD)อื่น ๆ พบมีลักษณะที่แตกต่างกันพอควร ดังตารางที่ 1
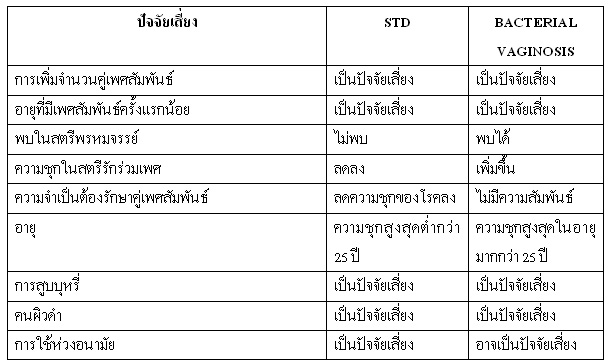
ตารางที่ 1 เปรียบเทียบโรคติดต่อทางเพศสัมพันธ์และ BACTERIAL VAGINOSIS
? ? ? ? ? ปัจจัยเสี่ยงได้แก่? จำนวนคู่เพศสัมพันธ์ อายุที่มีเพศสัมพันธ์ครั้งแรก ประวัติโรคติดต่อทางเพศสัมพันธ์3,4,26 และจำนวนคู่เพศสัมพันธ์ในเดือนที่แล้วที่จะบ่งชี้ถึงความถี่ในการเปลี่ยนคู่เพศสัมพันธ์ โดย bacterial vaginosis พบบ่อยในการเปลี่ยนคู่นอนคนใหม่ ????????การเปลี่ยนแปลงสิ่งแวดล้อมของช่องคลอดที่ถูกชักนำโดยการมีเพศสัมพันธ์กับคู่นอนคนใหม่จะเพิ่มโอกาส ความน่าจะเป็นที่จะมีกลุ่มเชื้อในช่องคลอดผิดปกติ26
? ? ? ? ? อายุผู้ที่เป็น bacterial vaginosis จะแตกต่างจากผู้ที่ติดโรคติดต่อทางเพศสัมพันธ์ คือ bacterial vaginosis จะพบในอายุมากกว่า? 25 ปี ซึ่งไม่เหมือนกับโรคติดต่อทางเพศสัมพันธ์ ที่พบมากในอายุที่น้อยกว่า? 25? ปี6,11 ?????สตรีที่มีอายุน้อยกว่า 25 ปี จะมีคู่เพศสัมพันธ์สูงกว่า และมีอัตราการเปลี่ยนคู่เพศสัมพันธ์บ่อยกว่า แต่กลับพบมี bacterial vaginosis น้อยอันเป็นสิ่งที่ตรงกันข้ามกับแนวคิดเรื่องเส้นทางการแพร่กระจายของเชื้อเลย
? ? ? ? ? ทั้ง ๆ ที่ bacterial vaginosis พบบ่อยในสตรีที่มีเพศสัมพันธ์ แต่ก็มีรายงานการพบในสตรีพรหมจรรย์27,28 ??ซึ่งจะไม่เหมือนกับโรคติดต่อทางเพศสัมพันธ์ ในการรักษาคู่เพศสัมพันธ์ไม่ได้มีประโยชน์ในการเพิ่มอัตราการหายของโรค29??????? แต่มีข้อน่าสังเกตว่ามีสตรีที่มากกว่าที่รักษาหายภายในสองสัปดาห์ถ้าคู่นอนได้รับการรักษาที่เหมาะสม?? อย่างไรก็ตาม ผลเหล่านี้มีนัยสำคัญเมื่อให้การวินิจฉัย bacterial vaginosis โดย? Gram stain? แต่จะไม่พบว่ามีนัยสำคัญเมื่อวินิจฉัยโดยเกณฑ์การวินิจฉัยทางคลินิก30
? ? ? ? ? bacterial vaginosis จะพบมีความชุกสูงในสตรีรักร่วมเพศ31??????? ?ขณะที่พบโรคติดต่อทางเพศสัมพันธ์น้อย??? ในประเทศอเมริกาความน่าจะเป็นที่จะพบ bacterial vaginosis สูงเกือบ 20 เท่าในสตรีรักร่วมเพศ แต่ในประเทศอังกฤษไม่พบความสัมพันธ์นี้? ในสตรีที่กินยาคุมกำเนิดที่มีคู่เพศสัมพันธ์หลายคนจะมีความเสี่ยงเพิ่มขึ้นในการเกิด bacterial vaginosis มากขึ้น จากหลักฐานเหล่านี้ชี้นำว่า ปัจจัยเรื่องคู่เพศสัมพันธ์? น่าจะมีความสำคัญในการเกิด bacterial vaginosis มากกว่าการมีเพศสัมพันธ์และชนิดของการคุมกำเนิด
ลักษณะทางคลินิกและการวินิจฉัย
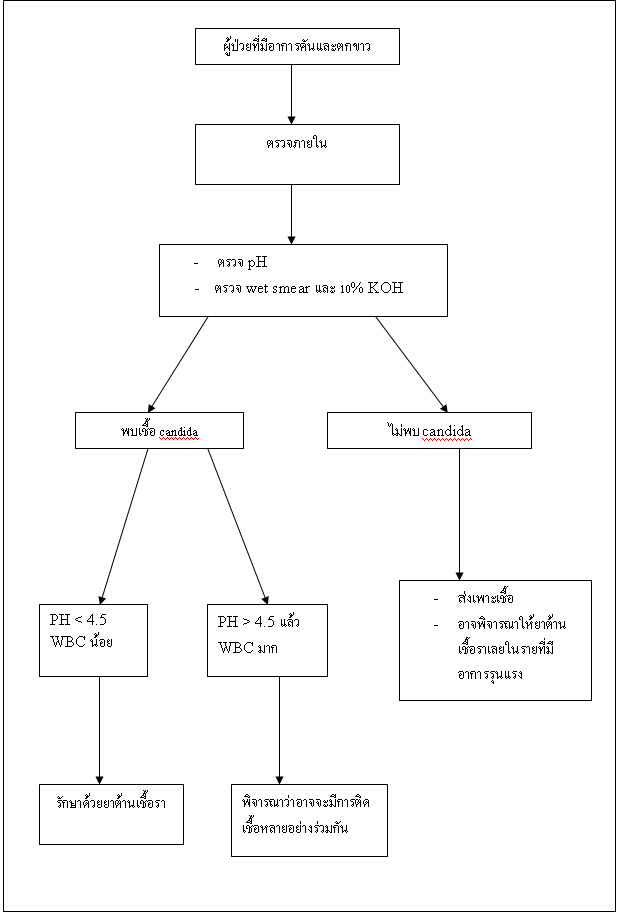
Bacterial vaginosis? ??จะมีลักษณะทางคลินิกหลากหลาย??? การที่มีความหลากหลายของเชื้อมากสะท้อนถึงความแตกต่างของอาการนำทางคลินิกที่ตรวจพบของ bacterial vaginosis ????ได้แก่??? ตกขาวสีเทาเป็นเนื้อเดียวกัน (homogenous)????? มีกลิ่นคาวปลา (fishy odor)? ??ตกขาวมีปริมาณเพิ่มขึ้นโดยไม่พบการอักเสบ? ??????ตกขาวมีสีเหลือง??? ?ปวดท้อง? มีเลือดออกจากช่องคลอดระหว่างรอบเดือน ????ประจำเดือนมีมากหรือจำนวนวันของประจำเดือนนานกว่าปกติ ???????และที่สำคัญมีจำนวนมากถึงร้อยละ 50 ของผู้ที่เป็น bacterial vaginosis ไม่มีอาการ32?????? ?ความหลากหลายของอาการเหล่านี้ ทำให้การให้คำนิยามของ bacterial vaginosis ทางคลินิกนั้นต้องการเกณฑ์การวินิจฉัยอย่างน้อย 3 ใน 4 ของข้อดังนี้33
- ตกขาวสีขาวเป็นเนื้อเดียวกันเป็นแผ่นบาง
- ค่าความเป็นกรดด่าง(PH) ในช่องคลอด > 4.5
- ตกขาวมีกลิ่นคาวปลาเมื่อผสมกับ 10% KOH
- มี clue cell ร้อยละ 20 (clue cell เป็นเซลล์เยื่อบุผิวที่มีขอบลักษณะ ไม่ชัดเจนจากการจับตัวของแบคทีเรียเมื่อมองดูด้วยกล้องจุลทรรศน์)
? ? ? ? ? แต่เนื่องจากความไม่มีเกณฑ์การวินิจฉัยที่สากล แนวโน้มการใช้ Gram stain ในการวินิจฉัยจึงสูงขึ้น เนื่องจากมีความไวและความจำเพาะสูง2,34,35 ????แต่ก็ยังมีปัญหาเรื่องค่าใช้จ่ายที่สูงและต้องใช้ผู้เชี่ยวชาญในการอ่านสไลด์?? ???สาเหตุของการเกิด bacterial vaginosis ยังมีการถกเถียงกันว่า bacterial vaginosis จะเป็นโรคติดต่อทางเพศสัมพันธ์หรือไม่ หรือเป็นเพียงความผิดปกติของกลุ่มเชื้อในช่องคลอดเท่านั้น3,4,26-28 ??????ดังนั้นโปรแกรมการป้องกัน bacterial vaginosis จึงยากที่จะเริ่มเนื่องจากความไม่แน่ใจว่า bacterial vaginosis จะเป็นบ่อเกิดแห่งอันตรายร้ายแรงอื่น ๆ ตามมาหรือไม่ หรือเป็นเพียงแค่ทำให้เกิดตกขาวผิดปกติมีกลิ่นเหม็นเท่านั้น5,6,17,36
ภาวะแทรกซ้อนที่สัมพันธ์กับ BACTERIAL VAGINOSIS??? แบ่งเป็นหัวข้อ ดังนี้
การคลอดก่อนกำหนด
? ? ? ? ? ร้อยละ 40? ของการคลอดก่อนกำหนดสัมพันธ์กับการติดเชื้อ แต่ไม่ชัดเจนว่าเกิดจาก bacterial vaginosis มากหรือน้อยเท่าไหร่? จากการศึกษามีรายงานความเสี่ยง (attributable risk) ร้อยละ 2-10 ของ bacterial vaginosis ที่จะทำให้เกิดการคลอดก่อนกำหนด และสูงขึ้นถึงร้อยละ 30? หากมีประวัติการคลอดก่อนกำหนดมาก่อน37,38 ????สิ่งนี้ชี้แนะว่า bacterial vaginosis อาจสร้าง? endotoxin? อันจะกระตุ้น? cytokines และ? prostaglandin? ที่เป็นจุดเริ่มต้นของกระบวนการการคลอด ในการศึกษาส่วนใหญ่จะพบว่ามีนัยสำคัญในการเกิดการคลอดก่อนกำหนดเฉพาะสตรีที่มีความเสี่ยงสูงเท่านั้น37,38
ภาวะมีบุตรยากจากสาเหตุของท่อนำไข่
? ? ? ? ? ภาวะมีบุตรยากจากสาเหตุของท่อนำไข่ (tubal infertility) มีหลายการศึกษาที่พบว่าสตรีที่มีภาวะมีบุตรยากจากสาเหตุของท่อนำไข่จะพบ bacterial vaginosis สูงกว่าสตรีที่ไม่มีบุตรยาก39,40? และพบว่า หนึ่งในสามของสตรีที่มีภาวะมีบุตรยากจากสาเหตุของท่อนำไข่จะมี bacterial vaginosis ถ้ามีความสัมพันธ์ระหว่าง bacterial vaginosis กับภาวะมีบุตรยากจากท่อนำไข่จริงแล้ว หัวข้อเรื่องนี้จะเป็นหัวเรื่องที่น่าสนใจและจะเป็นการชี้นำแนวทางในการรักษาเป็นอย่างมาก
การแท้ง
? ? ? ? ? การแท้งส่วนใหญ่เกิดในไตรมาสแรก ทำให้ส่วนใหญ่อาจไม่มีในรายงานเนื่องจากยังไม่ได้ฝากครรภ์ ทำให้ความสัมพันธ์กับ bacterial vaginosis ยังไม่ชัดเจน41??? ??คนผิวดำจะมีอัตราการแท้งสูง42,43? อย่างไรก็ตามหลักฐานสนับสนุนความสัมพันธ์ระหว่าง bacterial vaginosis กับสาเหตุของการแท้งนั้นน้อย??? ซึ่งอคติที่พบร่วมด้วยคือ อายุ การศึกษา และเศรษฐานะ การศึกษาการแท้งในไตรมาสแรกของสตรีที่ได้รับการทำผสมเทียมเพื่อทำเด็กหลอดแก้ว ชี้ว่า สตรีที่มี bacterial vaginosis ขณะเริ่มตั้งครรภ์จะพบมีความเสี่ยงสูงกว่าในการแท้ง? แน่นอนการประเมินวิจัยความเสี่ยงที่เพิ่มขึ้นของประชากรในชุมชนที่ตั้งครรภ์ปกติเป็นสิ่งที่ดีแต่ยากที่จะทำได้????? เมื่อเกิดการแท้งขึ้น การแท้งจะทำให้เกิดความเจ็บป่วยทางจิตใจ ซึ่งเป็นปัจจัยเสี่ยงต่อการเกิดโรคซึมเศร้า ดังนั้นหากทราบความสัมพันธ์ระหว่าง bacterial vaginosis กับการแท้ง การให้การรักษาก็อาจจะสามารถป้องกัน และลดปริมาณสตรีตั้งครรภ์ที่จะเป็นโรคซึมเศร้าได้
การอักเสบในอุ้งเชิงกราน?
? ? ? ? ? การอักเสบในอุ้งเชิงกราน? (pelvic? inflammatory? disease)? เมื่อพบความคล้ายคลึงกันของเชื้อใน bacterial vaginosis และเชื้อที่ทำให้เกิดการอักเสบในอุ้งเชิงกราน ทำให้คิดถึงความสัมพันธ์ระหว่างทั้งสองโรคในการเปลี่ยนแปลงจาก bacterial vaginosis ไปเป็นการอักเสบในอุ้งเชิงกรานในกรณีไม่มีการติดเชื้ออื่น ๆ???? จากการศึกษา bacterial vaginosis พบบ่อยในสตรีที่มีการอักเสบในอุ้งเชิงกราน และมีเชื้อที่แยกได้ที่สัมพันธ์กับ bacterial vaginosis ในการอักเสบในอุ้งเชิงกราน อย่างไรก็ตามไม่สามารถพิสูจน์ถึงสาเหตุได้6,44,45? รวมทั้งไม่สามารถชี้ชัดว่าการอักเสบในอุ้งเชิงกรานที่มีสาเหตุจาก bacterial vaginosis มีมากแค่ไหน????? มีการศึกษาว่าสตรีที่มี bacterial vaginosis จะมีความเสี่ยงต่อการเกิดการอักเสบในอุ้งเชิงกรานเพิ่มขึ้น 9 เท่าเทียบกับกลุ่มควบคุมและชี้ว่าการตรวจภายในโดยการกดตรวจบริเวณปีกมดลูกเป็นการให้วินิจฉัยที่มีความไวไม่เพียงพอ5 ????เช่นเดียวกันอีกหลายการศึกษาที่พบมีการเพิ่มขึ้นถึง 3 เท่าในการศึกษาที่ใช้การเจาะส่องกล้องตรวจทางหน้าท้อง (laparoscopy)? เป็นเกณฑ์มาตรฐานในการวินิจฉัยการอักเสบในอุ้งเชิงกราน46??? ??อย่างไรก็ตามมีกลุ่มตัวอย่างที่ศึกษาเพียง 116 รายในการศึกษานี้และพบเป็น bacterial vaginosis เพียง 25 รายซึ่งยังเป็นกลุ่มตัวอย่างที่ไม่มาก??? การติดเชื้อในเยื่อบุโพรงมดลูกจะลุกลามไปในท่อนำไข่? บางการศึกษาใช้ การเก็บตัวอย่างเยื่อบุโพรงมดลูกส่งตรวจ (endometrial biopsy) ในการตรวจสอบ plasma cell? endometritis กับ bacterial vaginosis??? ซึ่งพบว่า plasma cell endometritis? จะพบบ่อยในสตรีที่มี bacterial vaginosis???? นอกจากนี้ยังพบว่า anaerobic gram rodที่สัมพันธ์กับ bacterial vaginosis มีความสัมพันธ์ที่เป็นอิสระกับ endometritis47,48
? ? ? ? ? สาเหตุหนึ่งของการที่เชื้อโรคขึ้นไปในอุ้งเชิงกรานอาจจะเกิดจากการแท้งก็เป็นได้ซึ่งความสัมพันธ์ของ bacterial vaginosis กับการแท้งได้กล่าวไปแล้วและอาจจะมีการลุกลามของเชื้อขึ้นไปทำให้เกิดการอักเสบของอุ้งเชิงกรานได้ อย่างไรก็ตามการวินิจฉัย? การอักเสบในอุ้งเชิงกรานยากร่วมกับจำนวนเชื้อโรคที่เป็นสาเหตุของการอักเสบในอุ้งเชิงกรานมีมาก ดังนั้น ทำให้การแสดงบทบาทของ bacterial vaginosis ในการเกิดอักเสบของอุ้งเชิงกรานยิ่งยากลำบากขึ้น
Cervical intraepithelial neoplasia (CIN)
? ? ? ? ? ?Cervical intraepithelial neoplasia เกิดได้จากสาเหตุหลายประการ โดยมีความสัมพันธ์กับการมีเพศสัมพันธ์ ซึ่งจะนำไปสู่การเกิดมะเร็งปากมดลูก สาเหตุหลักของการเกิด cervical intraepithelial neoplasia? คือ? human papilloma? virus ความสัมพันธ์ของ bacterial vaginosis กับ cervical intraepithelial neoplasia? สังเกตจากการตรวจพบ? nitrosamine? ซึ่งผลิตจากกลุ่มเชื้อในช่องคลอดที่ผิดปกติที่เปลี่ยนแปลงไป49 ?????ในบางการศึกษาพบว่ามี bacterial vaginosis อย่างมีนัยสำคัญในสตรีที่มี cervical intraepithelial neoplasia แต่หลายการศึกษายังไม่แสดงความสัมพันธ์ข้อมูลจึงยังไม่สามารถจะสรุปผลได้50-52
BACTERIAL VAGINOSIS กับ? HIV
? ? ? ? ? ?การตรวจพบ bacterial vaginosis ?เพิ่มโอกาสที่จะติดเชื้อ? HIV และโรคติดต่อทางเพศสัมพันธ์53,54 ??Gardnerella vaginalis? แสดงการกระตุ้นเชื้อ HIV? ในห้องทดลองใน monocytoid และ T-cell line? จากการศึกษาพบว่า bacterial vaginosis จะพบบ่อยในผู้ป่วยที่ติดเชื้อ? HIV? โดยมี odd ratio ของ การติดเชื้อ HIV เท่ากับ 2.08 ในสตรีที่มี bacterial vaginosis เทียบกับสตรีทั่วไป21,22? อย่างไรก็ตามมีการศึกษาต่อมาที่บ่งชี้ว่า bacterial vaginosis มีผลน้อยกว่า viral load? ที่จะเพิ่มความเสี่ยงในการติดเชื้อระหว่างการมีเพศสัมพันธ์ในชายและหญิง?? นอกจากนี้ในสตรีที่มี bacterial vaginosis จะมี? seroconvert ก่อนการคลอดบุตรอย่างมีนัยสำคัญ55 ??และความผิดปกติของเชื้อในช่องคลอดจะเพิ่มความเสี่ยงต่อการเกิดการติดเชื้อ HIV-1? ในช่วงที่ขาด? lactobacilli เนื่องจากการเกิด bacterial vaginosis จะมีความเสี่ยงต่อการติดเชื้อ HIV-1? จึงชี้ว่า? lactobacilli? มีบทบาทในการป้องกันการติดเชื้อในช่องคลอด
? ? ? ? ? ใน Uganda มีการใช้ยาปฏิชีวนะ คือ? metronidazole? โดยจัดให้แก่ประชากรทุกคนในชุมชน แต่การรักษานี้ล้มเหลวในการลดความชุกของ bacterial vaginosis และการติดเชื้อ HIV? ส่วนอุบัติการโรคติดต่อทางเพศสัมพันธ์พบว่าลดลงแต่สำหรับ bacterial vaginosis อุบัติการจะลดลงในช่วงสั้น ๆ เท่านั้นและกลับเพิ่มขึ้นเท่าเดิมอย่างรวดเร็ว?? ความล้มเหลวในการลดอุบัติการของการติดเชื้อ HIV? น่าจะเป็นเพราะการขาดการรักษา bacterial vaginosis อย่างเพียงพอมากกว่าการขาดผลกระทบระหว่าง bacterial vaginosis และ? การติดเชื้อ? HIV7,11
การรักษา
ปัจจุบันยาที่ใช้รักษามีดังนี้
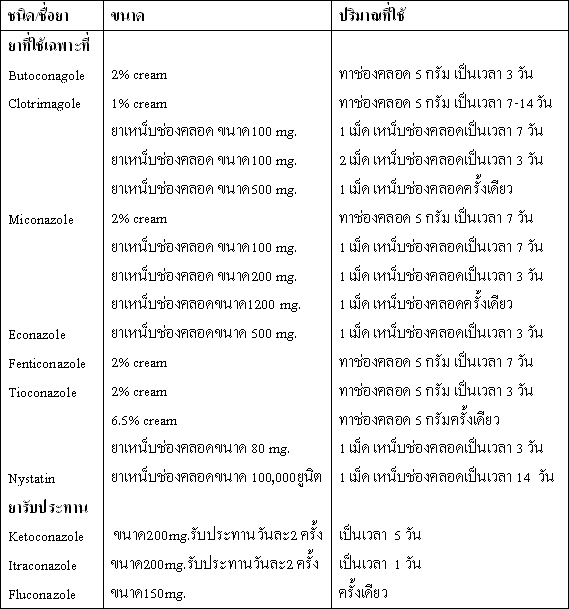
– ยา? metronidazole ขนาด 500 mg ให้รับประทานวันละ 2 ครั้ง? ?เป็นระยะเวลา ??7? วัน? หรือขนาด? 2 gm รับประทานครั้งเดียว หรือใช้ยา0.75% gel ทาทางช่องคลอดขนาด 5 gm ก่อนนอน เป็นระยะเวลา 5 วัน
– ยา 2%Clindamycin ขนาด 5 gm ทาทางช่องคลอด ก่อนนอน เป็นระยะเวลา? 7? วันหรือ Clindamycin ขนาด 300 mg ให้รับประทานวันละ 2 ครั้ง? ?เป็นระยะเวลา ??7? วัน
? ? ? ? ? อย่างไรก็ตามมีข้อสงสัยว่าการรักษาใดดีที่สุด ทั้ง ๆ ที่การหายของโรคสูงด้วยการรักษาโดยยาทั้งสองคือ metronidazole? และ clindamycin???? แต่ใน 4 สัปดาห์หลังการรักษาหากตรวจดูประสิทธิภาพของยาจะเหลือร้อยละ 6656-58? ??????ความล้มเหลวของการรักษาไม่ได้เนื่องจากการติดเชื้อใหม่ แต่เป็นจากการที่ยาเพียงแต่ระงับการเจริญเติบโตของเชื้อและไม่สามารถกำจัดเชื้อได้นั่นเอง57????? สำหรับการรักษาคู่นอนของผู้ป่วยไม่มีความจำเป็นเนื่องจากไม่ช่วยในการป้องกันการกลับเป็นซ้ำของโรค
? ? ? ? ? bacterial vaginosis ไม่ได้รบกวนการทำงานหรือชีวิตประจำวัน??? และความสัมพันธ์ระหว่างการติดเชื้อในอุ้งเชิงกรานและภาวะมีบุตรยากก็ยังไม่ได้รับการพิสูจน์ จึงมีเหตุผลในการจะใช้ยาให้ในประชากรในชุมชนทุกคนน้อย การให้การรักษาเป็นระยะ ๆ หรือสม่ำเสมอ เพื่อที่จะลดการติดเชื้อ HIV-1 ในกลุ่มเสี่ยงอาจจะมีประโยชน์ อย่างไรก็ตามในการศึกษาใน Uganda? ไม่ประสบผล เนื่องจากความสัมพันธ์ของ bacterial vaginosis กับการคลอดก่อนกำหนด จึงมีการแนะนำการตรวจคัดกรองและการรักษา bacterial vaginosis ในสตรีตั้งครรภ์เพื่อลดอุบัติการของการคลอดก่อนกำหนด
เอกสารอ้างอิง
- Sweet RL, Gibbs RS. Infectious of the female genital tract.Baltimore:? Williams and Wilkins, 1990:50-64.
- Krohn M, Hillier S. Eschenbach D. Comparison of methods for diagnosing bacterial vaginosis among pregnant women. J Clin Microbiol 1989: 27:1266-71.
- CDC. Non-reported sexually transmissible diseases?United States.MMWR 1979;28:61-3.
- Larson P, Platz-Christensen J, Sundstrom E. Is bacterial vaginosis a sexually transmitted disease? Int J STD AIDS 1991;2:362-4.
- Eschenbach D, Hillier S, Critchlow C, Stevens C, DeRouen T, Holmes K. Diagnosis and clinical manifestations of bacterial vaginosis. Am J Obstet Gynecol 1988;158:819-28.
- Moi H. Prevalence of bacterial vaginosis and its association with genital infections, inflammation and contraceptive methods in women attending sexually transmitted disease and primary health clinics, Int J STD AIDS 1990;1:86-94.
- Wawer MJ, Sewankambo N, Serwadda D, Quinn T, Paxton T, Paxton L, Kjellberg L. Control of sexually transmitted diseases for AIDS prevention in Uganda: a randomised community trial. Lancet 1999;353:525-35.
- Blackwell A, Thomas P, Wareham K, Emery S. Health gains from screening for infection of the lower genital tract in women attending for termination of pregnancy. Lancet 1993;342:206-10.
- Hallen A, Pahlson C, Forsum U. Bacteriological vaginosis in women attending STD clinic: diagnostic criteria and prevalence of Mobiluncus supp. Genitourin Med 1987;63:386-9.
- Cristano L, Rampello S, Noris C, Valota V. Bacterial vaginosis in an Italian population of? asymptomatic pregnant women and diagnostic aspects. Eur J Epidemiol 1996;12:383-90.
- Sewankambo N, Gray RH, Wawer MJ, Paxton L,McNairn D,Wabwire-Mangen F. HIV-1 infection associated with abnormal vaginal flora morphology and bacterial vaginosis. Lancet 1997;350:546-50.
- Hawes SE, Hillier SL, Benedetti J. Hydrogen peroxide-producing lactobacilli and acquisition of vaginal infections, J Infect Dis 1996:174:1058-63.
- Boskey ER, Telsch KM, Whaley KJ, Moench TR, Cone RA. Acid production by vaginal flora in vitro is consistent with the rate and extent of vaginal acidification. Infect and Immun 1999:67:5170-5.
- Keane F, Ison C, Taylor-Robinson D. A longitudinal study of the vaginal flora over a menstrual cycle, Int J STD AIDS 1997;8:489-94.
- Keane FEA.IsonCA, Taylor-Robinson D. A longitudinal study of the vaginal flora during the menstrual cycle of healthy female volunteers. Int J STD AIDS 1997;8:10.
- Sonnex C, Influence of ovarian hormones on urogenital infection. Sex Transm Inf 1998;74:11-9.
- Hay P, Lamont R, Tarlor-Rovinson D, Morgan D, Ison C, Pearson J. Abnormal bacterial colonization of the genital tract and subsequent preterm delivery and late miscarriage. BMJ 1994;308:295-8.
- RahmVA, Odlind V, Pettersson R. Chlamydia trachomatis in sexually active teenage girls. Factors related to genital chlamydial infection: a prospective study, Genitourin Med 1991;67:317-21.
- Uitenbroek D. The relationships between sexual behavior and health lifestyle. AIDS Care 1994;6:237-46.
- Goldeberg R, Klebanoff M, Nugent R, Krohn M, Hillier S, Andrews W. Bacterial colonization of the vagina during pregnancy in four ethnic groups:vaginal infections and prematurity study group. Am J Obstet Gynecol 1996;174:1618-21.
- Low N, Daker-White G, Barlow D, Pozniak A. Gonorrhea in inner London: results of a cross sectional study. BMJ 1997;314:1719-23.
- Evans BA, Kell PD, Bond RA, MacRae KD. Racial origin, sexual lifestyle, and genital infection among women attending a genitourinary medicine clinic inLondon(1992). Sex Trans Dis 1998;74:45-9.
- Stock RJ, Stock ME, Hutto JM. Vaginal douching: current concepts and practices. Obstet Gynecol 1973;42:141 ? 6.
- Rajamanoharan S, Low N, Jones SB, Pozniak AL. Bacterial vaginosis, ethnicity, and use of genital cleaning agents: A case control study. Sex Trans Dis 1999;26:404-9.
- Shoubnikova M, Hellberg D,Nilsson S, Mardh P. Contraceptive use in women with bacterial vaginosis. Contraception 1997:55:355 ? 8.
- Nillson U, Hellberg D, Shoubnikova M, Nilsson S, Mardh P. Sexual risk behavior associated with bacterial vaginosis and Chlamydia trachomatis infection. Sex Transm Dis 1997:24:241-6.
- Bump R, Buesching III W B. Bacterial vaginosis in virginal and sexually active adolescent females: evidence against exclusive sexual transmission. Am J Obstet Gynecol 1988;158:935-9.
- Priestly CJF, Kinghorn GR. Bacterial vaginosis. Br J Clin Pract 1996;50:331-4.
- Potter J. Should sexual partners of women with bacterial vaginosis receive treatment. Br J Gen Pract 1999;49:913 ? 8.
- Mengel MB, Berg AO, Weavwe CH, Herman DJ, Herman SJ, Hughes VL, Koepsell TD. The effectiveness of single-dose metronidazole therapy for patients and their partners with bacterial vaginosis. J Fam Prac 1989;28:163-71.
- Skinner CJ, Stokes J, Kirlew Y, Kavanagh J, Forster GE. A case controlled study of the sexual health needs of lesbians. Genitourin Med 1996;72:277-80.
- Woodrow N, Lamont RF. Bacterial Vaginosis: its importance in obstetrics.? Hospital Medicine 1998:59:447-50.
- Amsel R, Totten P, Spiegel C, Chen K, Eschenbach D, Holmes K. Nonspecific vaginitis: diagnostic techniques and microbial and epidemiologic associations. Am J Med 1983:74:11-22.
- Spiegel C, Amsel R, Holmes K. Diagnosis of bacterial vaginosis by direct? gram stain of vaginal fluid. J Clin Microbiol 1983;18:170-7.
- Thompson C, McCabe K. An audit of the value of microscopy of gram stained and wet film preparations for the diagnosis of bacterial vaginosis in a department of genitourinary medicine. Int J STD AIDS 1994;5:69-70.
- Padilla L, Milad M. The accuracy of the pelvic examination in detecting pelvic pathology. Obstet Gynecol 1999:93:345.
- Hillier S, Nugent R, Eschenbach D, Krohn M. Association between bacterial vaginosis and preterm delivery of a low birth weight infant. N Engl J Med 1995;333:1737-42.
- Hauth J, Goldenberg R, Andrews W, DuBard M, Copper R. Reduced incidence of preterm delivery with metronidazole and erythromycin in women with bacterial vaginosis. N Engl J med 1995;333:1732-6.
- Gaudoin M, Rekha P, Morris A, Lynch J, Acharya U. Bacterial vaginosis and past chlamydial infection are strongly and independently associated with tubal infertility but do not affect in vitro fertilization success rates. Fertil Steril 1999;72:730-2.
- LiversedgeNH, Turner A, Horner PJ, Keay SD, Jenkins JM,HullMG. The influence of bacterial vaginosis on in vitro fertilization and embryo implantation during assisted reproduction treatment. Hum Reprod 1999;14:2411-5.
- JosteNE, Kundsin RB, Genest DR. Histology and Ureaplasma urealyticum culture in 63 cases of first trimester abortion. Am J Clin Pathol 1994;102:729-32.
- Grimes D. The morbidity and mortality of pregnancy: still risky business. Am J Obstet Gynecol 1994;170:1489-94.
- Coste J, Job-Spira N, Fermandez H. Risk factors for spontaneous abortion: a case-control study inFrance. Hum Reprod 1991;6:1332-7.
- Soper D, Brockwell N, Dalton H, Johnson D. Observations concerning the microbial etiology of acute salpingitis. Am J Obstet Gynecol 1994;170:1008-14.
- Larsson P, Platz ? Christensen J, Thejls H, Forsum U, Pahlson? C. Incidence of pelvic inflammatory disease after first-trimester legal abortion in women with bacterial vaginosis after treatment with metronidazole: a double blind randomized study. Am J Obstet Gynecol 1992;166:100-3.
- Peipert J. Montagno A, Cooper A, Sung C. Bacterial vaginosis as a risk factor for upper gental tract. AM J Obstet Gynecol 1997;177:1184-7.
- Hillier S, Kiviat N, Hawes S. Role of bacterial vaginosis-associated micro-organisms in endometritis. AM J Obstet Gynecol 1996;175:435-41.
- Korn A, Bolan G. Padian N. Ohm-Smith M, Schachter J, Landers DV. Plasma cell endometritis in women with symptomatic bacterial vaginosis. Obstet Gynecol 1995;85:387-90.
- Hudson M, Tidy J, McCulloch T,Rogstad K, When is bacterial vaginosis not bacterial vaginosis ? ?A case of cervical carcinoma presenting as recurrent vaginal anaerobic infection. Genitourin Med 1997;73:306-7.
- ?Peters N, Van Leeuwen A, Pieters W, Hollema W, Quint W, Burger M. Bacterial vaginosis is not important in the etiology of cervical neoplasia: a survey on women with dyskaryotic smears. Sex Transm Dis 1995;22:296-302.
- Frega A, Stentella P, Spera G, Ace S, Cipriano L, Ruzza D, et al. Cervical intraepithelial neoplasia and bacterial vaginosis: correlation or risk factor? Eur J Gynaecol Oncol 1997;18:76-7.
- Platz-Christensen J, Sundstrom J, Larsson PP. Bacterial vaginosis and cervical intraepithelial neoplasia. Acta Obstet Gynaecol Scand 1994;73:586-88.
- Mayaud P, Grosskurth H, Changalucha J. Risk assessment and other screening options for gonorrhea and chlamydial infections in women attending rural Tanzanian antenatal clinics. Bulletin of? WHO 1995;73:621-30.
- Laga M, Manoka A, Kivuvu M. Non-ulcerative sexually transmitted diseases as risk factors for HIV-1 transmission in women:results from a cohort study. AIDS 1993;7:95-102.
- Taha TE,Hoover DR,DallabettaGA, Kumwenda NI. Mtimavalye LAR. Yang LP. Bacterial vaginosis and disturbances of vaginal flora: association with increased acquisition of HIV. AIDS 1998; 12:1699-706.
- Hay P. Therapy of bacterial vaginosis. J Antimicrobial Chemotherapy 1998; 41:6-9.
- Larsson P. Treatment of bacterial vaginosis. Int J STD AIDS 1992; 3:239-47.
- Joesoef M. Schmid G. Bacterial vaginosis: review of treatment options and potential clinical indications for therapy. Clin Infect Dis 1995; 20:572-9.
- Sobel JD, Faro S, Force RW, et al. Vulvovaginal candidiasis:epidemiology, diagnostic,and therapeutic considerations. Am J Obstet Gynecol 1998; 178:203-11.
- Geiger AM, Foxman B. Risk factors in vulvovaginal candidiasis : a case-control study among collage students. Epidemiology 1996; 7:182-7.
- Spinillo A, Capuzzo E, Egbe TO, Baltaro F, Nicola S, Piazzi G. Torulopsis glabrata vaginitis. Obstet Gynecol 1995; 85:993-8.
- Sobel? JD, Chaim W. Treatment of Candida glabrata vaginitis: a retrospective review of? boric acid therapy. Clin Infect Dis 1997; 24:649-52.
- Horowitz B, Edelstein SW, Lippman L. Sexual transmission ofCanada. Obstet Gynecol 1987; 69:883-6.
- Spinillo A, Carrata L, Pizzoli G. Recurrent vulvovaginal candidiasis:results of a cohort study of sexual transmission and intestinal reservoir. J Reprod Med 1992; 37:343-7.
- Hellburg D, Zdolsek B, Nilsson S, Mardh PA. Sexual behavior in women with repeated bouts of vulvovaginal candidiasis. Eur J Epidemiol 1995; 11:575-9.
- Hooten TM, Roberts PL, Stamm WE. Effect of recent sexual activity and use of diaphragm on vaginal flora. Clin Infect Dis1994;19: 274-8.
- Spinillo A, Capuzzo F, Nicola S, Baltaro F , Ferrari A, Monaco A.The impact of oral contraception on vulvovaginal candidiasis. Contraception 1995; 51:293-7.
- Barbone F, Austin H, louv WC, Alexander WJ. A follow-up study of methods of contraception, sexual activity, and rates of trichomoniasis, candidiasis and bacterial vaginosis. Am J Obstet? Gynecol 1990;163:510-4.
- NelsonAL. The impact of contraceptive methods on the onset of symptomatic vulvovaginal candidiasis within the menstrual cycle. Am J Obstet Gynecol 1997; 176:1376-80.
- Reed BD. Risk factors for Candida vulvovaginitis. Obstet Gynecol Surv 1992;47:551-60.
- Hawes SE, Hille SL, Benedetti J, et al. Hydrogen peroxide-producing lactobacilli and acquisition of vaginal infections. J Infect Dis 1996; 174: 1058-63.
- Denning DW, Fortnightly review: management of genital candidiasis. BMJ 1995; 310:1241-4.
- Wiesenfeld HC, Macio I, The infrequent use of office-based diagnostic tests for vaginitis. Am J Obstet Gynecol 1999; 181:39-41.
- Sobel JD, Kapernic PS, Zervos M, et al. Treatment of complicated Candida vaginitis: comparison of single and sequential doses of fluconazole. Am J Obstet Gynecol 2001;185:363-9.
- Bowden FJ, Garnett GP. Trichomonas vaginalis epidemiology: parameterising and analyzing a model of treatment interventions. Sex Transm Inf 2000; 76: 248-56.
- Laga M, Manoka A, Kivuvu M, et al. Non-ulcerative sexually transmitted disease as risk factors for HIV-1 transmission in women: result from a cohort study. AID 1993; 7:95-102.
- Heine P, McGregor JA. Trichomonas vaginalis: a reemerging pathogen. Clin Obstet Gynecol 1993; 36:137-44.
- Cotch MF, Pastorek JG, Nugent RP, et al. Trichomonas vaginalis associated with low birth weight and preterm delivery. The Vaginal Infection and Prematurity Study Group. Sex Transm Dis 1997; 24: 353-60.
- Rein MF, Muler M. Trichomonas vaginalis. In: Holmes KK, Mardh PA, Sparling PF, Wiesner P, eds. Sexually transmitted disease.New York: McGraw Hill, 1985: 525-36.
- Center for Disease Control. Sexually transmitted diseases treatment guidelines 2002.MMWR 2002; 51:1-80.
- Roongpisuthipong A, Grimes DA, Kadgu A. Is the Papanicolaou smear useful for diagnosing sexually transmitted diseases? Obstet Gynecol 1987; 69:820-4.
- Catchpole M. Sexually transmitted infection: control strategies. BMJ 2001; 322:1135-6.
- Center for Disease Control. 1998 guideline for treatment sexually transmitted diseases .MMWR 1998;47:1-111.
- McNeeley Jr SG, Lower genital tract infection. In: Ransom SB, Dombrowski MP, McNeeley Jr SG, Moghissi KS, Munkarah AR, eds. Practical strategies in obstetrics and gynecology.Philadelphia: W.B. Saunders, 2000:57-64.
- Hicks NR, Dawes M, Fleminger M, Goldman D, Hamling J, Hicks LJ. Evidence based case report: Chlamydia infection in general practice. BMJ 1999; 318:790-2.
- Gilson RJC, Mindel A. Sexually transmitted infections. BMJ 2001; 322:1160-4.
บทความโดย รศ.นายแพทย์ภาวิน พัวพรพงษ์