
รศ.นพ.ภาวิน พัวพรพงษ์
นโยบายและแนวปฏิบัติของโรงพยาบาลมีอิทธิพลต่อผลลัพธ์การเลี้ยงลูกด้วยนมแม่โดยอาจช่วยสนับสนุนหรือขัดขวางกระบวนการต่าง
ๆ ที่จะช่วยในการเลี้ยงลูกด้วยนมแม่ ดังนั้น ในมารดาที่เลือกที่จะเลี้ยงลูกด้วยนมแม่ควรได้รับการดูแลช่วยเหลือ
เพื่อให้มั่นใจว่ามารดาจะสามารถเริ่มต้นการเลี้ยงลูกด้วยนมแม่ได้ดี
ในปี ค.ศ.1989 ได้มีการออกแถลงการณ์เรื่อง “การปกป้อง ส่งเสริมและสนับสนุนการเลี้ยงลูกด้วยนมแม่: การให้การบริการมารดาในบทบาทพิเศษ” โดยเป็นการแถลงการณ์ร่วมขององค์การอนามัยโลก (WHO) และกองทุนเพื่อเด็กแห่งสหประชาชาติ (UNICEF) เพื่อเป็นแนวทางการปฏิบัติสำหรับโรงพยาบาลและศูนย์อนามัยแม่และเด็ก ซึ่งในการแถลงการณ์นี้ได้อธิบายถึง “บันได 10 ขั้นสู่ความสำเร็จในการเลี้ยงลูกด้วยนมแม่” ที่เป็นพื้นฐานการดำเนินการโรงพยาบาลสายสัมพันธ์แม่ลูก (Baby-Friendly Hospital Initiative หรือใช้ตำย่อว่า BFHI) กองทุนเพื่อเด็กแห่งสหประชาชาติและองค์การอนามัยโลกได้สนับสนุนการจัดโครงการฝึกอบรมบุคลากรและพัฒนานโยบายของโรงพยาบาลตามความสมัครใจ เพื่อเป็นศูนย์กลางของการเลี้ยงลูกด้วยนมแม่ในมารดาและทารก ซึ่งช่วงเวลานั้นเป็นช่วงที่มีการจัดทำหน่วยการเรียนรู้การศึกษาด้วยตนเองรุ่นที่ 3 โดยมีโรงพยาบาลเกือบ 20,000 แห่งทั่วโลกได้เข้าร่วมโครงการดำเนินการตามเกณฑ์มาตรฐานสำหรับการเป็นโรงพยาบาลสายสัมพันธ์แม่ลูก นอกจากนี้ แม้ว่าโรงพยาบาลหลายแห่งจะยังไม่ได้เข้าร่วมโครงการอย่างเป็นทางการ แต่ก็ได้มีการดำเนินการตามนโยบายโรงพยาบาลสายสัมพันธ์แม่ลูก1
เอกสารอ้างอิง
1. Naylor AJ, Wester RA. Lactation
management self-study modules, level 1, fourth edition. In: International W,
ed.2014.

รศ.นพ.ภาวิน
พัวพรพงษ์
ในมารดาครรภ์หลังอาจเคยให้นมลูกในทารกคนก่อน
แต่หยุดไปเพราะประสบปัญหา การสอบถามมารดาเกี่ยวกับประวัติการเลี้ยงลูกด้วยนมแม่
จะช่วยเปิดโอกาสให้บุคลากรทางการแพทย์ได้ชี้แจงมารดาทราบว่า ปัญหาส่วนใหญ่สามารถป้องกันได้
โดยมีแหล่งข้อมูลในโรงพยาบาลและในชุมชนที่จะคอยให้การสนับสนุน และมารดาควรได้รับการชื่นชมยกย่องที่เลือกให้นมลูกใหม่ในทารกคนนี้
โดยมารดาควรได้รับการดูแลเอาใจใส่เป็นพิเศษเพื่อให้แน่ใจว่า
การเลี้ยงลูกด้วยนมแม่ในครั้งนี้จะเป็นไปด้วยดีทั้งขณะที่อยู่ในโรงพยาบาลและเมื่อกลับบ้าน
รวมทั้งอาจมีการแจ้งผู้เชี่ยวชาญด้านการเลี้ยงลูกด้วยนมแม่ร่วมให้ปรึกษาในกรณีที่มีปัญหาซับซ้อน1
เอกสารอ้างอิง
1. Naylor AJ, Wester RA. Lactation
management self-study modules, level 1, fourth edition. In: International W,
ed.2014.
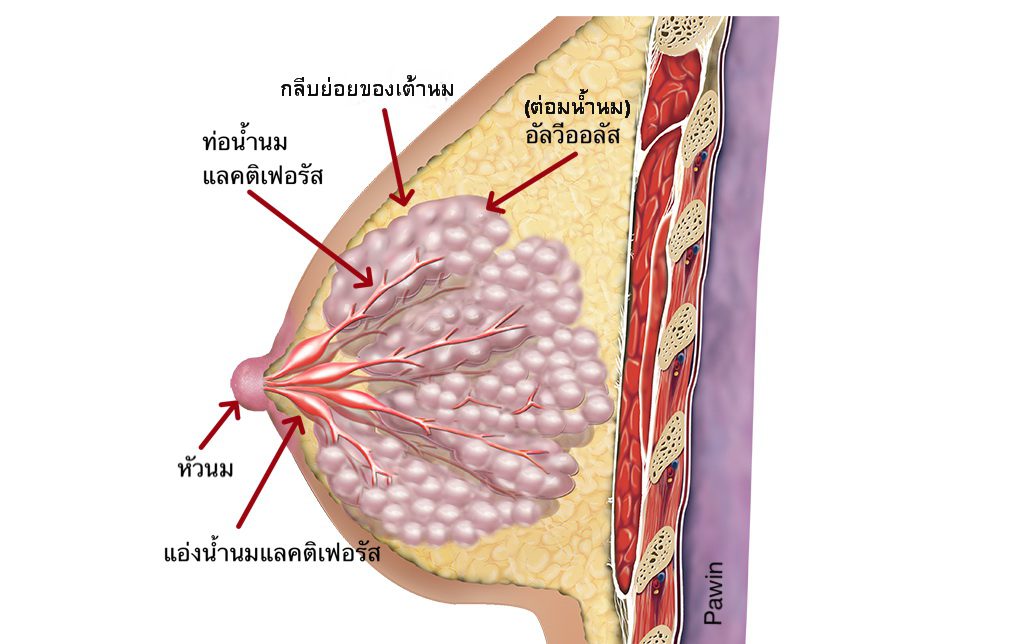
รศ.นพ.ภาวิน
พัวพรพงษ์
ในการดูแลมารดาและวางแผนการเลี้ยงลูกด้วยนมแม่
ควรมีการสอบถามมารดาเกี่ยวกับปัญหาที่มีที่เต้านม ได้แก่ การคลำพบก้อน การทำการตรวจชิ้นเนื้อของเต้านม
การที่มารดาเคยมีปัญหาหรือเคยได้รับการผ่าตัดมาก่อนตั้งแต่ในระยะฝากครรภ์ จากนั้นทำการตรวจเต้านม
ตรวจดูก้อน และการเปลี่ยนแปลงของเต้านมที่สัมพันธ์กับการตั้งครรภ์ว่าเป็นไปตามปกติหรือไม่
สำหรับการที่เคยได้รับการดูแลรักษาที่เต้านมมาก่อน
ส่วนใหญ่มักไม่ได้ส่งผลเสียที่รุนแรงต่อการเลี้ยงลูกด้วยนมแม่ อย่างไรก็ตาม
มารดากลุ่มนี้ควรต้องได้รับการติดตามดูแลอย่างใกล้ชิดมากขึ้น เพื่อจะช่วยให้คำปรึกษาที่เหมาะสมตั้งแต่ในระยะแรกในกรณีที่มารดาพบปัญหาในเรื่องการให้นมลูก1
เอกสารอ้างอิง
1. Naylor AJ, Wester RA. Lactation
management self-study modules, level 1, fourth edition. In: International W,
ed.2014.
รศ.นพ.ภาวิน
พัวพรพงษ์
มารดาอาจจะเชื่อว่าการเลี้ยงลูกด้วยนมแม่และการกลับไปทำงานหรือกลับไปเรียนไม่สามารถทำไปพร้อม
ๆ กันได้ การให้คำแนะนำแก่มารดาว่าการเลี้ยงลูกด้วยนมแม่ยังสามารถทำต่อไปได้ แต่อาจจะมีการปรับเปลี่ยนรูปแบบ
ซึ่งต้องการการวางแผนและพูดคุยในรายละเอียดเพิ่มเติม โดยหากมารดาเลือกที่จะบีบหรือปั๊มเก็บน้ำนมและฝากไว้ให้ผู้ดูแลป้อนนมให้แก่ทารก
มารดาควรจะได้รับข้อมูล เรียนรู้ที่เรื่องการบีบน้ำนมด้วยมือหรือการปั๊มนม และวิธีการเก็บรักษาน้ำนมไว้ล่วงหน้าก่อนที่จะกลับไปทำงานหรือกลับไปเรียน
(ซึ่งตามหลักการแล้ว ควรมีการพูดคุยกันในเรื่องเหล่านี้เริ่มตั้งแต่ในระยะฝากครรภ์)1
เอกสารอ้างอิง
1. Naylor AJ, Wester RA. Lactation
management self-study modules, level 1, fourth edition. In: International W,
ed.2014.
รศ.นพ.ภาวิน
พัวพรพงษ์
มารดาบางคนคิดไปเองว่าจะสามารถเลี้ยงลูกด้วยนมแม่ไปได้นานเท่าที่ต้องการโดยไม่มีความจำเป็นต้องวางแผน
ซึ่งคิดนี้เป็นความเข้าใจผิดที่อาจมาจากคำแนะนำในการเลี้ยงลูกด้วยนมแม่ในปัจจุบัน เพราะในความเป็นจริงแล้ว
มารดาอาจพบอุปสรรคหลายอย่าง เช่น การกลับไปทำงานหรือกลับไปเรียน และวิธีที่จะเอาชนะอุปสรรคก็คือ
การปรึกษาหารือกันร่วมกันวางแผน โดยครอบครัวจะเป็นแรงสนับสนุนที่ดีที่จะทำให้มารดาเลี้ยงลูกด้วยนมแม่ได้นานที่สุดเท่าที่จะนานได้
สำหรับคำแนะนำในปัจจุบันของหน่วยงานและองค์กรทางการแพทย์ต่าง
ๆ คือ แนะนำให้มารดาเลี้ยงลูกด้วยนมแม่อย่างเดียว 6 เดือน หลังจากนั้นควรให้อาหารเสริมตามวัยควบคู่ไปกับการเลี้ยงลูกด้วยนมแม่อย่างต่อเนื่องจนถึง
2 ปีหรือนานกว่านั้นขึ้นอยู่กับความต้องการของมารดาและทารก1
เอกสารอ้างอิง
1. Naylor AJ, Wester RA. Lactation
management self-study modules, level 1, fourth edition. In: International W,
ed.2014.
แหล่งความรู้ เกี่ยวกับสูติ-นรีเวช (Obstetrics-Gynecology)





